Höftledsartros - primärvård
Höftledsartros - primärvård
Omfattning av kunskapsstödet
Vårdförloppet inleds vid misstanke om höftledsartros, eller vid försämring av tidigare känd höftledsartros och avslutas vid acceptabel funktions- och smärtsituation, vid annan diagnos som anledning till symtomen eller vid remiss för ortopedisk bedömning inför ställningstagande till kirurgi. Vårdförloppet omfattar utredande och behandlande åtgärder inom primärvården.
En fullständig beskrivning av kriterier för omfattningen finns under rubriken Ingång och utgång.
Vårdnivå och samverkan
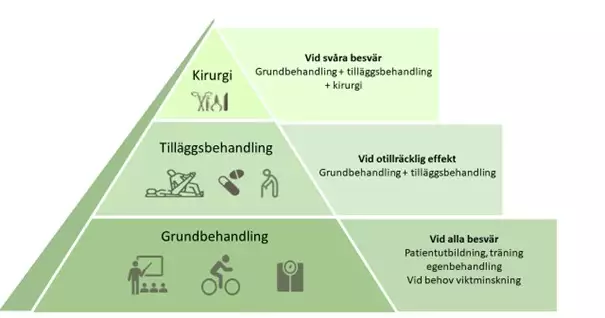
Majoriteten av patienter med höftledsartros behandlas inom primärvården och behandlingen ska, i enlighet med Socialstyrelsens nationella riktlinjer, följa en ”behandlingspyramid”, se Figur 1.
Detta vårdförlopp beskriver åtgärder inom primärvården.
Relaterade kunskapsstöd
Om hälsotillståndet
Definition
Höftledsartros är en sjukdom som drabbar ledens brosk, mjukdelar samt lednära skelett. Sjukdomen ger symtom i form av smärta, igångsättningssvårigheter, nedsatt rörlighet, muskelsvaghet och stelhet.
Förekomst
Artros är den vanligaste ledsjukdomen i Sverige och förekomst av sjukdomen beräknas öka de kommande åren då befolkningen blir äldre, har ett högre BMI och är mer stillasittande än tidigare.
Artros är vanligast i knäled, följt av hand och höftled. (1) (2)
Uppgiften om incidensen varierar baserad på vilka diagnoskriterier som används (klinisk, radiologisk, självrapporterat).
Incidensen av klinisk diagnostiserad artros beräknas vara runt 2.1/1000 personer per år och är något vanligare hos kvinnor än hos män. (3)
Orsaker
Vid en primär höftledsartros föreligger ingen känd orsak, i motsats till en sekundär höftledsartros som kan uppkomma efter exempelvis en skada.
Riskfaktorer
Riskfaktorer för att utveckla höftledsartros är ålder över 45 år, övervikt, hereditet, ledskada, felställning och ensidig långvarig ledbelastning. (4)
Diagnoskriterier
Diagnosen höftledsartros bör ställas kliniskt efter en sammanvägd bedömning av anamnes, symtom och status. (5)
Artros i ett tidigt stadium medför inte ledförändringar som är synliga vid en röntgenundersökning, och därför kan avsaknad av röntgenfynd inte utesluta artros.
Tidig röntgenundersökning, med avsaknad av röntgenfynd, kan därför leda till att diagnos och behandling fördröjs. En fördröjd diagnos är ofördelaktigt eftersom grundbehandling har bäst effekt tidigt i sjukdomsförloppet. (6)
Röntgenundersökning kan bli aktuell vid atypiska besvär eller inför remiss för ortopedisk bedömning för ställningstagande till kirurgisk åtgärd (proteskirurgi). Även i de fall då operation bedöms nödvändig kan träning vara av stort värde under väntetiden till operation för att minska smärta och risk för viktuppgång. Träning förbättrar troligen även förutsättningar för postoperativ rehabilitering.
Samsjuklighet
För att minska risken för samsjuklighet exempelvis diabetes och hjärtkärlsjukdom, bör patienter erbjudas grundbehandling tidigt i sjukdomen för att upprätthålla sin fysiska aktivitet.
Sjukdomsförlopp
Höftledsartros ger symtom i form av smärta, igångsättningssvårigheter, nedsatt rörlighet, muskelsvaghet och stelhet. (7)
En typisk patient med artros har en smygande debut med långa perioder av lindriga besvär som avlöses av besvärsfria intervall. När patienten söker sjukvård har besvären ofta tilltagit.
Sjukdomen har ofta ett långsamt fortskridande förlopp.
Långvariga besvär leder ofta till nedsatt livskvalitet. (8)
Socialstyrelsens nationella behandlingsriktlinjer följer en behandlingspyramid
Behandlingspyramiden består av tre delar: grundbehandling, tilläggsbehandling och kirurgisk behandling.
Grundbehandling
Grundbehandlingen vid höftledsartros utgörs av information, patientutbildning om artros samt strukturerad och individuellt anpassad handledd träning hos fysioterapeut till exempel med styrketräning, konditionsträning och balansträning och vid behov stöd för viktnedgång. (9)
Även när höftledsartrosen nått ett skede där operation bedöms nödvändig är träning av stort värde under väntetiden till operation för att minska smärta och risk för viktuppgång.
Träning förbättrar även förutsättningar för postoperativ rehabilitering. Väl genomförd grundbehandling kan också förväntas ge samhällsekonomiska vinster till följd av minskad sjukskrivning.
Tilläggsbehandling
Vid behov kan grundbehandlingen kompletteras med tilläggsbehandling såsom smärtlindrande läkemedel och hjälpmedel.
Kirurgi
Hos en mindre andel av patienterna, med svåra besvär och där grund- och tilläggsbehandling inte har tillräcklig effekt, kan kirurgisk behandling i form av proteskirurgi bli aktuell.
Ingång och utgång
Ingång i vårdförloppet
Ingång i vårdförloppet sker vid misstanke om höftledsartros eller försämring av tidigare känd höftledsartros.
Misstanke om höftledsartros uppstår då patienten beskriver symtom enligt nedan som överensstämmer med höftledsartros. Diagnosen höftledsartros ställs kliniskt genom en sammanvägd bedömning av anamnes (riskfaktorer och symtom) och status enligt Nationellt kliniskt kunskapsstöd. (10)
Anamnes - riskfaktorer:
- ledskada
- ålder över 45 år
- övervikt
- hereditet
- ensidig långvarig ledbelastning.
Anamnes - symtom:
- belastningsrelaterad smärta i ljumske, på utsidan av höften eller utstrålning ner mot knät
- igångsättningssmärta
- morgonstelhet och stelhet efter vila som går över inom 30 min när patienten kommit igång
- nedsatt funktion – svårigheter att gå eller att ta på strumpor
- mekaniska besvär – upphakning och eller låsning som kan begränsa gångförmåga
- i ett senare skede har patienten även vilosmärta, nattlig värk eller hälta.
Status:
- ändrat gångmönster, eventuellt hälta
- inskränkt rörelseomfång och smärta vid passiv inåtrotation, abduktion och flexion
- låsningar och upphakningar kan förekomma
- benlängdsskillnad kan förekomma.
Utgång ur vårdförloppet
Utgång ur påbörjat vårdförlopp kan ske på något av följande sätt:
- patienten upplever en acceptabel funktions- och smärtsituation och har en fungerande egenvård
- en differentialdiagnos ställs som förklaring till symtomen
- patienten får remiss till ortopedisk bedömning för ställningstagande till kirurgi och rehabiliteringsplanen revideras.
Flödesschema och åtgärder
Flödesschemat är en grafisk översikt av de åtgärder som ingår i vårdförloppet. Beskrivning i text finns i åtgärdsbeskrivningen.
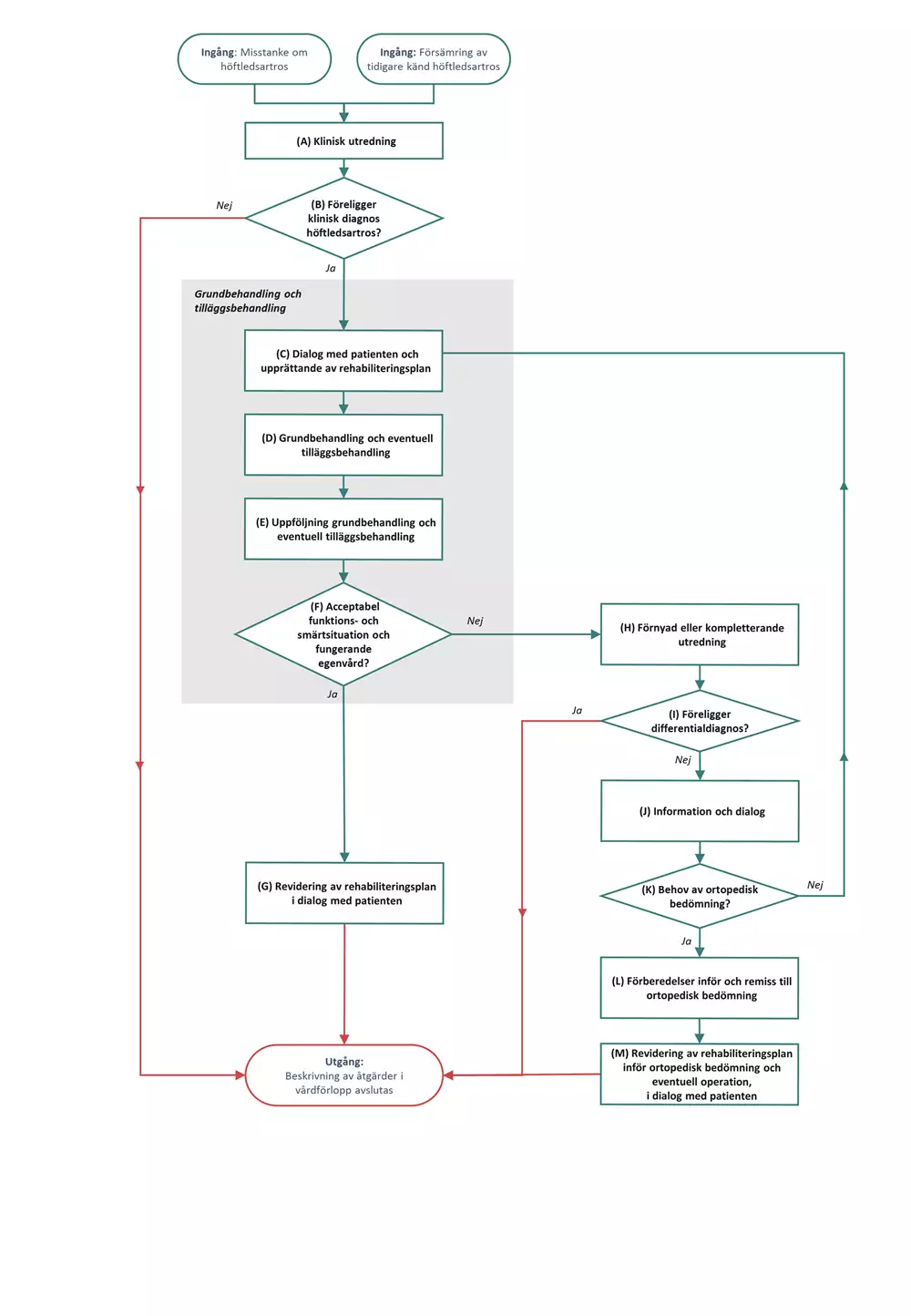
Vårdförloppets åtgärder
Här beskrivs de åtgärder som ingår i vårdförloppet.
Nationellt kliniskt kunskapsstöd för höftledsartros och Socialstyrelsens nationella riktlinjer för rörelseorganens sjukdomar har utgjort grund för personcentrerat och sammanhållet vårdförlopp höftledsartros och för utformningen av flödesschema och åtgärdsbeskrivning. (11) (12)
Åtgärderna i vårdförloppet är baserade på Socialstyrelsens nationella behandlingsriktlinjer och följer en ”behandlingspyramid” (se Figur 1).
Checklista för klinisk höftledsartros
| Anamnes/riskfaktorer | Symtom |
|---|---|
| Ålder (45+) | Höftsmärta |
| Övervikt | Funktionsnedsättning |
| Hereditet | Stelhet vid inaktivitet |
| Tidigare ledskada | STATUS: |
| Högt ledbelastande arbete | Nedsatt och smärtsam höftflexion, inåtrotation, abduktion |
| Hög ledbelastning under fritid | Ändrat gångmönster, hälta, upphakningar, låsningar |
| (14)(15) |
Patientmedverkan och kommunikation
Personcentrering och dokumenterad överenskommelse (patientkontrakt)
Personcentrering är beaktat i ovan beskrivna åtgärder. Utöver detta är nedanstående viktigt att lyfta fram.
Medverkan vid utredning och behandling
Vårdförlopp höftledsartros bygger på att patienten är delaktig och tar ett eget ansvar för behandlingen. I grundbehandlingen ingår att patienten ska få kunskap om diagnosen, dialog kring hur levnadsvanor kan påverka besvären samt kunskap om behandling enligt behandlingspyramiden.
Dessutom ingår handledd fysisk träning utifrån individens förutsättningar. Målet med grundbehandlingen är att patienten får verktyg för att hantera sina besvär.
Medverkan vid uppföljning
Det är också viktigt att patienten vet vart hen kan vända sig vid ökade besvär.
Stöd och information för patient och närstående
Utmaningar och mål
Patientens utmaningar
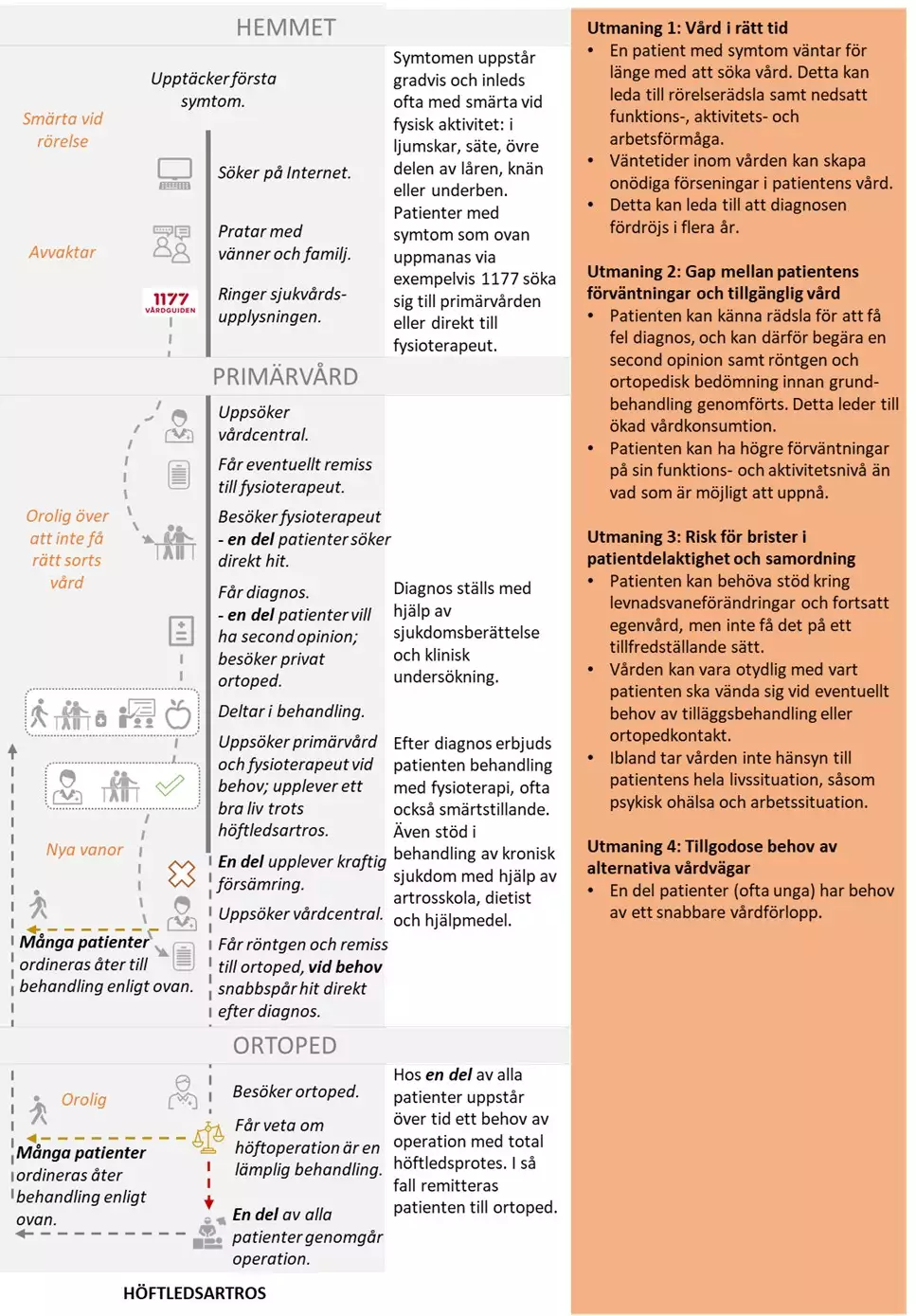
Utifrån patienters och närståendes erfarenheter har följande övergripande utmaningar identifierats:
- vård i rätt tid
- gap mellan patientens förväntningar och tillgänglig vård
- risk för brister i patientdelaktighet och samordning
- att tillgodose behov av alternativa vårdvägar.
Nulägesbeskrivning av patienters erfarenheter
Bilden nedan är en grafisk presentation av i nuläget vanligt förekommande erfarenheter av hälso- och sjukvården hos personer med höftledsartros.
- I kolumn 1 beskrivs identifierade positiva och negativa patientupplevelser
- I kolumn 2 anges för patienten vanligt förekommande aktiviteter och åtgärder
- I kolumn 3 beskrivs vårdens vanligt förekommande aktiviteter och åtgärder
- I kolumn 4 beskrivs huvudsakliga utmaningar som patienterna möter. Vårdförloppet är utformat för att adressera dessa utmaningar som även avspeglas i vårdförloppets mål och indikatorer.
Vårdförloppets mål
Övergripande mål med vårdförloppet är att
- fler patienter bör få rätt vård i rätt tid
- patienter i hela landet bör utredas, behandlas och omhändertas i enlighet med Socialstyrelsens nationella behandlingsriktlinjer
- öka kunskapen om höftledsartros bland patienter och hälso- och sjukvårdspersonal
- förbättrad hälsorelaterad livskvalitet bland patienter med höftledsartros.
Kvalitetsuppföljning
Indikatorer för uppföljning
Indikatorerna nedan visar vilka indikatorer som avses följas i vårdförloppet. För detaljerad information om hur indikatorerna beräknas, hänvisas till webbplatsen Kvalitetsindikatorkatalog där kompletta specifikationer publiceras i takt med att de är genomarbetade. Där beskrivs och motiveras också de valda indikatorerna.
Indikatorerna redovisas på Vården i siffror vartefter data finns tillgängligt. Data redovisas könsuppdelat och totalt, och för både region- och enhetsnivå när det är möjligt och relevant.
I bilagan nedan finns information om uppföljning av vårdförloppet och dess indikatorer.
Resultatmått
- Andel patienter som är nöjda med den hjälp de har fått att hantera sin diagnos efter deltagande i grundbehandling.
- Andel patienter som efter genomgången grundbehandling når målet för smärtreduktion enligt Numeric Rating Scale (NRS). 1 enhets förbättring anses som minsta kliniska betydelsefulla förbättring.
- Andel patienter som når upp tillräcklig fysisk aktivitet >150 minuter/vecka, efter grundbehandling.
- Andel patienter som upplever förbättrad hälsorelaterad livskvalitet 1 år efter behandling. Som förbättring definieras 0.1 EQSD.
Processmått
- Medelålder vid förstagångsdiagnos höftledsartros.
- Andel patienter som röntgenundersökts före grundbehandling.
- Patientutbildning och individuellt anpassad träning vid artros.
- Andel patienter som deltagit i patientutbildning och träning före operation med höftledsprotes bland personer med höftledsartros.
Kvalitetsregister
Nedanstående kvalitetsregister kan vara relevanta att registrera i under någon del av vårdförloppet (se även åtgärdsbeskrivningen) oavsett om de används för uppföljning av vårdförloppets indikatorer eller inte.
Sammanfattning av vårdförloppet
Höftledsartros är en sjukdom som drabbar ledens brosk, mjukdelar samt lednära skelett. Sjukdomen ger symtom i form av smärta, igångsättningssvårigheter, nedsatt rörlighet, muskelsvaghet och stelhet.
Långvariga besvär leder ofta till nedsatt livskvalitet. Dessa patienter får inte alltid rätt vård i rätt tid och inte heller i enlighet med de nationella behandlingsriktlinjerna.
Ofta remitteras patienter till röntgen i ett tidigt skede men eftersom artros i ett tidigt stadium inte syns på röntgen kan såväl diagnos som grundbehandling vid artros försenas.
Grundbehandling, som innebär patientutbildning, strukturerad och individuellt anpassad handledd träning hos fysioterapeut och vid behov stöd för viktnedgång, har bäst effekt om den sätts in tidigt i artrosförloppet. Därför är det av största vikt att diagnosen höftledsartros konstateras utifrån kliniska tecken så att patienten kan få snabb och effektiv behandling.
En annan utmaning är att uppskattningsvis två tredjedelar av de patienter som remitteras till ortopedklinik i dagsläget inte är aktuella för kirurgisk åtgärd.
Om patienter kan erbjudas grundbehandling tidigt i sjukdomen kan smärta, funktionsnedsättning, viktuppgång, samsjuklighet, såsom exempelvis diabetes och hjärtkärlsjukdom, förebyggas och höftprotesoperation ibland undvikas eller senareläggas.
Vårdförloppet inleds vid misstanke om höftledsartros eller vid försämring av tidigare känd höftledsartros. Det avslutas när patienten har en självrapporterad acceptabel funktions- och smärtsituation, vid annan diagnos som anledning till symtomen eller vid remiss för ortopedisk bedömning inför ställningstagande till kirurgi.
Detta vårdförlopp beskriver vilka åtgärder som bör genomföras och i vilken ordning dessa bör ske inom primärvården.
Det övergripande målet med vårdförloppet är att fler patienter bör få rätt vård i rätt tid och att patienter i hela landet bör utredas, behandlas och omhändertas i enlighet med nationella behandlingsriktlinjer, samt att öka kunskapen om höftledsartros bland patienter och hälso- och sjukvårdspersonal.
För att följa upp vårdförloppet används indikatorer kopplade till smärta, livskvalitet, röntgenundersökning och patientutbildning. Uppföljning planeras genom Svenska Artrosregistret , Svenska Ledprotestregistret och Primärvårdskvalitet.
Generellt om personcentrerade och sammanhållna vårdförlopp
Om vårdförlopp
Personcentrerade och sammanhållna vårdförlopp syftar till att uppnå ökad jämlikhet, effektivitet och kvalitet i hälso- och sjukvården samt att skapa en mer välorganiserad och helhetsorienterad process för patienten.
Vårdförloppen utgår från tillförlitliga och aktuella kunskapsstöd och tas gemensamt fram av olika professioner inom regionernas nationella system för kunskapsstyrning.
I vårdförloppet beskrivs kortfattat vad som ska göras, i vilken ordning och när. Det beskriver en personcentrerad och sammanhållen vårdprocess som omfattar en hel eller en del av en vårdkedja. Åtgärderna kan individanpassas och inkluderar hur individens hälsa kan främjas.
Vårdförloppen avser minska oönskad variation och extra fokus riktas till det som inte fungerar i nuläget ur ett patientperspektiv. Det personcentrerade förhållnings- och arbetssättet konkretiseras genom patientkontrakt som tillämpas i vårdförloppen.
Den primära målgruppen för kunskapsstödet är hälso- och sjukvårdspersonal som ska få stöd i samband med vårdmötet. Avsnitten som rör utmaningar, mål och uppföljning av vårdförloppet är främst avsedda att användas tillsammans med beskrivningen av vårdförloppet vid införande, verksamhetsutveckling och uppföljning. De riktar sig därmed till en bredare målgrupp.
Om personcentrering
Ett personcentrerat förhållnings- och arbetssätt konkretiseras genom patientkontrakt, som är en gemensam överenskommelse mellan vården och patienten om fortsatt vård och behandling.
Patientkontraktet utgår från patientens och närståendes behov, resurser och erfarenheter av hälso- och sjukvård och innebär att en eller flera fasta vårdkontakter utses samt att det framgår vad vården tar ansvar för och vad patienten kan göra själv.
Patientkontrakt kan göras vid flera tillfällen, relaterat till patientens hälsotillstånd.
Mer information finns på SKR:s webbsida om patientkontrakt.
Om kvalitetsuppföljning
Vårdförloppen innehåller indikatorer för att följa upp i vilken grad patienten har fått vård enligt vårdförloppet. Befintliga källor används i den mån det går, men målsättningen är att strukturerad vårdinformation ska utgöra grunden för kvalitetsuppföljningen. Kvalitetsuppföljningen ska så stor utsträckning som möjligt baseras på information som är relevant för vården av patienten.
Vårdförloppets mål och åtgärder följs upp genom resultat- och processmått, vilket skapar förutsättningar för ett kontinuerligt förbättringsarbete.
För detaljerad information om hur indikatorerna beräknas, hänvisas till webbplatsen Kvalitetsindikatorkatalog där kompletta specifikationer publiceras i takt med att de är genomarbetade. Där beskrivs och motiveras också de valda indikatorerna.
Indikatorerna redovisas på Vården i siffror vartefter data finns tillgängligt. Data redovisas könsuppdelat och totalt, och för både region- och enhetsnivå när det är möjligt och relevant.
Relaterad information
Kompletterande underlag
Konsekvensbeskrivning
Konsekvensbeskrivning för tidiga vårdförlopp togs fram som underlag för öppen remiss och publiceras därför inte.
Arbetsgruppens medlemmar
(1) Prieto-Alhambra D, Judge A, Javaid MK, Cooper C, Diez-Perez A, Arden NK. Incidence and risk factors for clinically diagnosed knee, hip and hand osteoarthritis: influences of age, gender and osteoarthritis affecting other joints. Annals of the rheumatic diseases. 2014;73(9):1659-64
(2) Turkiewicz A, Petersson IF, Bjork J, Hawker G, Dahlberg LE, Lohmander LS, et al. Current and future impact of osteoarthritis on health care: a population-based study with projections to year 2032. Osteoarthritis and cartilage. 2014;22(11):1826-32.
(3) Prieto-Alhambra D, Judge A, Javaid MK, Cooper C, Diez-Perez A, Arden NK. Incidence and risk factors for clinically diagnosed knee, hip and hand osteoarthritis: influences of age, gender and osteoarthritis affecting other joints. Annals of the rheumatic diseases. 2014;73(9):1659-64.
(4) Hunter DJ, Bierma-Zeinstra S: Osteoarthritis. Lancet 2019, 393(10182):1745-1759.
(5) Socialstyrelsen. Nationella riktlinjer rörelseorganens sjukdomar. Osteoporos, artros, inflammatorisk ryggsjukdom och ankyloserande spondylit, psoriasisartrit och reumatoid artrit. Stöd för styrning och ledning. Artikelnr 2012-5-1. 2012.
(6) Jordan KP, Tan V, Edwards JJ, Chen Y, Englund M, Hubertsson J, et al. Influences on the decision to use an osteoarthritis diagnosis in primary care: a cohort study with linked survey and electronic health record data. Osteoarthritis and cartilage / OARS, Osteoarthritis Research Society. 2016;24(5):786 93
(7) Hunter DJ, McDougall JJ, Keefe FJ. The symptoms of osteoarthritis and the genesis of pain. The Medical clinics of North America. 2009;93(1):83-100, xi
(8) Litwic A, Edwards MH, Dennison EM, Cooper C. Epidemiology and burden of osteoarthritis. British medical bulletin. 2013;105:185-99
(9) Bannuru RR, Osani MC, Vaysbrot EE, Arden NK, Bennell K, Bierma-Zeinstra SMA, et al. OARSI guidelines for the non-surgical management of knee, hip, and polyarticular osteoarthritis. Osteoarthritis and cartilage. 2019.
(10) Sveriges Regioner. Nationellt kliniskt kunskapsstöd. Rörelseorganen. Höftledsartros. 2019. https://nationelltklinisktkunskapsstod.se/
(11) Jonsson T, Eek F, Dell'Isola A, Dahlberg LE, Ekvall Hansson E. The Better Management of Patients with Osteoarthritis Program: Outcomes after evidence-based education and exercise delivered nationwide in Sweden. PloS one. 2019;14(9):e0222657.
(12) Kärrholm J, Rogmark C, Nauclér E, Vinblad J, Mohaddes M, Rolfson O. Svenska Höftprotesregistrets Årsrapport 2018 https://registercentrum.blob.core.windows.net/shpr/r/Arsrapport_2018_Hoftprotes_final_web-rJgg8LvkOB.pdf
(13) Försäkringsmedicinskt beslutsstöd www.socialstyrelsen.se/regler-och-riktlinjer/forsakringsmedicinskt-beslutsstod/">https://www.socialstyrelsen.se/regler-och-riktlinjer/forsakringsmedicinskt-beslutsstod/
(14) National Clinical Guideline C. National Institute for Health and Clinical Excellence: Guidance. Osteoarthritis: Care and Management in Adults. London: National Institute for Health and Care Excellence (UK)
(15) Altman R, Alarcon G, Appelrouth D, Bloch D, Borenstein D, Brandt K, et al. The American College of Rheumatology criteria for the classification and reporting of osteoarthritis of the hip. Arthritis and rheumatism. 1991;34(5):505-14

