Reumatoid artrit (RA)
Reumatoid artrit (RA)
Omfattning av kunskapsstödet
Vårdförloppet inleds vid välgrundad misstanke om reumatoid artrit och avslutas när patienten har haft diagnosen i ett år.
Vårdförloppet avser förstagångsinsjuknande hos vuxna.
En fullständig beskrivning av kriterier för omfattningen finns under rubriken Ingång och utgång.
Relaterade kunskapsstöd
Nationellt kliniskt kunskapsstöd:
Om hälsotillståndet
Definition
Reumatoid artrit (RA) är en kronisk inflammatorisk sjukdom.
Förekomst
RA förekommer hos ungefär 0,6 procent av befolkningen med en årlig incidens hos vuxna över 18 år på runt 40 per 100 000. Kvinnor insjuknar i RA ungefär tre gånger så ofta som män. (1)
De flesta insjuknar mellan 50 och 70 års ålder. (1)
Orsaker
Orsaken till uppkomsten av RA är en kombination av genetisk predisposition, omgivningsfaktorer och okända faktorer. (2)
Riskfaktorer
Rökning är den viktigaste påverkningsbara riskfaktorn för att utveckla RA och är också associerat med en mer allvarlig sjukdom och sämre effekt av antireumatiska läkemedel. (3)(4)(5)(6)(7)
Sjukdomsförlopp
Prognosen vid RA varierar mellan olika patienter men är oftast god vid tidig och väl fungerande behandling. En del patienter bibehåller intakt funktionsförmåga, men många får med tiden någon form av funktionsnedsättning. (8)
Tidig diagnostik, tidig behandling och tät monitorering är avgörande för att minska risken för funktionsnedsättningar och komplikationer. (9)(10)
Behandlingen bör ges enligt principen ”treat to target”, vilket innebär att läkaren och patienten vid varje kontakt justerar den medicinska behandlingen om inte målet, som läkare och patient satt upp tillsammans, är uppnått. (9)(10)
Patienten bör även erhålla omvårdnads- och rehabiliteringsinsatser från ett multiprofessionellt team bestående av sjuksköterska, fysioterapeut, arbetsterapeut och kurator. (11)(12)(13)
Delar i detta omhändertagande är patientutbildning, råd om levnadsvanor, stöd för fysisk aktivitet, anpassad strukturerad träning, icke farmakologisk smärtbehandling, hjälpmedel och samtalsstöd. (14)(15)(16)(8)(17)
Komplikationer
Hos en del uppstår, trots adekvat behandling, leddestruktioner som leder till mer uttalad aktivitetsbegränsning och en liten andel patienter drabbas av svåra komplikationer till följd av sjukdomen eller allvarliga biverkningar av behandlingen. (18)
På gruppnivå finns hos patienter med RA en ökad risk för flera olika sjukdomar, till exempel hjärt- och kärlsjukdomar vilket i sin tur kan leda till för tidig död. (19)(20)
Obehandlad sjukdom kan leda till leddestruktioner, funktionsnedsättning och för tidig död.
Ingång och utgång
Ingång i vårdförloppet
Ingång i vårdförloppet ska ske vid välgrundad misstanke om RA.
Välgrundad misstanke om RA föreligger om patienten
- är över 18 år
- har ledvärk eller svullna leder där annan orsak till symtomen som till exempel trauma, gikt eller infektion har uteslutits
samt att patienten har minst en av följande:
- symmetrisk småledsartrit
- minst en svullen led samt positivt anti-CCP-test
- minst en svullen led samt artritförändringar på röntgen
- ledvärk i händer eller fötter samt positivt anti-CCP-test.
Utgång ur vårdförloppet
Utgång ur påbörjat vårdförlopp kan ske på något av följande sätt:
- Diagnos RA inte kan fastställas.
- Uppföljningsbesöket vid 12 månader har skett.
Flödesschema och åtgärder
Flödesschemat är en grafisk översikt av de åtgärder som ingår i vårdförloppet. Beskrivning i text finns i åtgärdsbeskrivningen.
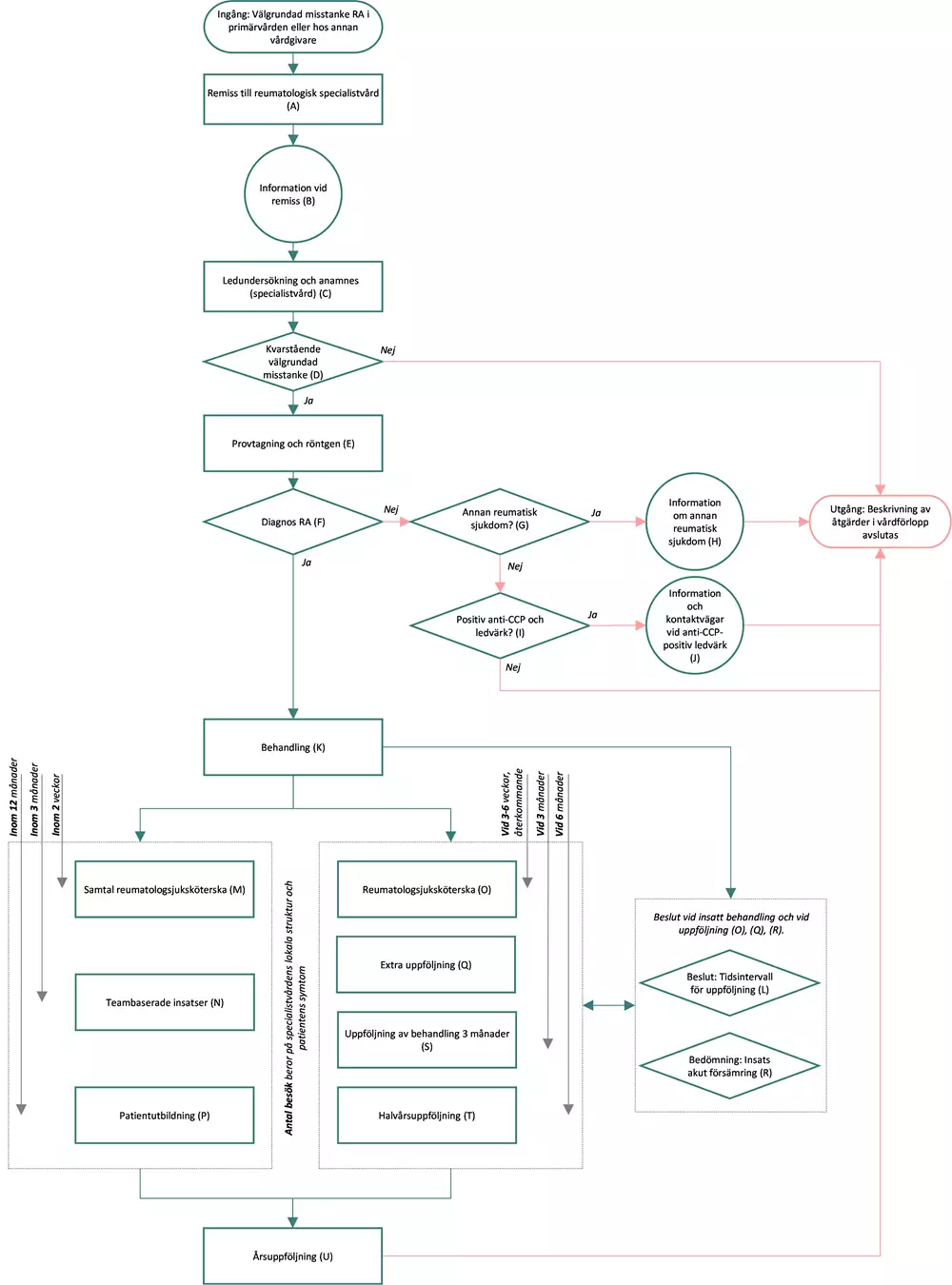
Vårdförloppets åtgärder
Här beskrivs de åtgärder som ingår i vårdförloppet.
Då vården kan organiseras på olika sätt i olika regioner så kan blocken ske vid ett besök eller några besök som ligger tätt tidsmässigt.
Patientmedverkan och kommunikation
Personcentrering och patientkontrakt
Personcentrering och patientdelaktighet är beaktat i ovan beskrivna åtgärder. Utöver detta är nedanstående viktigt att lyfta fram.
Läkaren och/eller sjuksköterskan har en dialog med patienten. Patientöverenskommelsen ska innehålla information om fortsatt vård, planerad uppföljning och aktuella kontaktuppgifter.
Det ska också framgå om patienten själv ska ta kontakt för att boka tid eller om kallelse kommer att skickas samt information om vilka kontaktvägar som finns om patienten har frågor eller blir försämrad. Om kontaktvägarna varierar beroende på profession så bör denna information ingå.
Provtagning och eventuella restriktioner som behövs med anledning av den medicinska behandlingen ska tydliggöras för patienten.
Egenvård, exempelvis träning och levnadsvanor utifrån person och behov, bör också ingå i överenskommelsen, samt vart patienten kan vända sig för att få stöd för detta. Denna överenskommelse kan ingå i patientens hälsoplan.
Stöd och information för patient och närstående
Utmaningar och mål
Patientens utmaningar
Utifrån patienters erfarenheter har följande övergripande utmaningar identifierats.
- Utredning av RA kan ta tid.
- RA kan ha stor påverkan på patientens liv.
- Att leva med RA medför stort egenansvar.
Nulägesbeskrivning av patienters erfarenheter
Bilden nedan är en grafisk presentation av i nuläget vanligt förekommande erfarenheter av hälso- och sjukvården hos personer med RA.
- I kolumn 1 beskrivs identifierade positiva och negativa patientupplevelser.
- I kolumn 2 anges för patienten vanligt förekommande aktiviteter och åtgärder.
- I kolumn 3 beskrivs vårdens vanligt förekommande aktiviteter och åtgärder.
- I kolumn 4 beskrivs huvudsakliga utmaningar som patienterna möter. Vårdförloppet är utformat för att adressera dessa utmaningar som även avspeglas i vårdförloppets mål och indikatorer.
Bilaga – Nulägesbeskrivning utifrån ett patientperspektiv.pdf

Vårdförloppets mål
De nationella målen med vårdförlopp RA är att
- öka andelen patienter som snabbt når remission eller låg sjukdomsaktivitet
- minska andelen patienter som utvecklar bestående funktionsnedsättning
- minska tiden från välgrundad misstanke om RA till diagnos och behandling
- patienten ska få behandling och monitoreras enligt befintliga riktlinjer.
Kvalitetsuppföljning
Indikatorer för uppföljning
Indikatorerna nedan visar vilka indikatorer som avses följas i vårdförloppet. I bilagan längre ner finns mer information om uppföljning av detta vårdförlopp och dess indikatorer.
Läs mer om uppföljning av vårdförlopp under rubriken "Generellt om personcentrerade och sammanhållna vårdförlopp".
Resultatmått
Sjukdomsaktivitet – DAS28:
- Andel personer som uppnått DAS 28 (Sjukdomsaktivitet) ≤ 3,2 vid 12 månader
- Andel personer som uppnått DAS 28 < 2,6 vid 12 månader
VAS smärta:
- Andel patienter som uppnått VAS (visuell analog skala) smärta < 20 vid 12 månader.
Förslag på framtida indikator
Sjukdomsaktivitet – Clinical disease activity index (CDAI):
- Andel personer som uppnått CDAI ≤ 2,8 vid 12 månader (procent)
Processmått
- Andel patienter (procent) som erbjuds tid för nybesök i reumatologisk specialistvård inom 30 dagar från att remiss skrivits (remissdatum)
- Andel personer som var inkluderade i vårdförlopp RA av de som fått förstagångsdiagnos RA
- Andel personer som fått diagnosen RA av de som var inkluderade i vårdförlopp RA
- Täckningsgrad av nydebuterad RA i SRQ
- Andel patienter som haft kontakt med både arbetsterapeut och fysioterapeut inom 3 mån från diagnos
- Andel patienter som hämtat ut DMARD/bDMARD/tsDMARD på apoteket inom 3 månader efter RA-diagnos
- Andel patienter som 12 mån efter RA diagnos har minst ett besök registrerat i SRQ
- Andel patienter som 12 mån efter RA diagnos har minst ett DAS28 värde registrerat i SRQ
- Andel patienter över 40 år som genomgått hjärt-kärlscreening i SRQ vid 1 år
Kvalitetsregister
Nedanstående kvalitetsregister kan vara relevanta att registrera i under någon del av vårdförloppet (se även åtgärdsbeskrivningen) oavsett om de används för uppföljning av vårdförloppets indikatorer eller inte.
Sammanfattning av vårdförloppet
Reumatoid artrit (RA) är en kronisk inflammatorisk ledsjukdom som förekommer hos drygt en halv procent av befolkningen.
Sjukdomen är vanligare bland kvinnor än män och de flesta som insjuknar gör det mellan 50 och 70 års ålder.
Tidig diagnostik och behandling samt tät monitorering är avgörande för att minska risken för funktionsnedsättning och komplikationer av RA, men i nuläget varierar exempelvis ledtider till första besök i reumatologisk specialiserad vård och andelen nydiagnostiserade som erbjuds strukturerad kontakt med reumatologiska team mellan olika regioner i landet.
Vårdförlopp RA inleds vid välgrundad misstanke om RA, fortsätter vid bekräftad diagnos och avslutas när patienten har haft diagnosen i ett år.
Målen med vårdförloppet är att
- öka andelen patienter som snabbt når remission eller låg sjukdomsaktivitet
- minska andelen patienter som utvecklar bestående funktionsnedsättning
- minska tiden från välgrundad misstanke om RA till diagnos och behandling
- patienten ska få behandling och monitoreras enligt befintliga riktlinjer.
För att följa upp vårdförloppet används bland annat indikatorer kopplade till behandling, sjukdomsaktivitet, smärtupplevelse och ledtider. Ett flertal av indikatorerna följs med hjälp av data från Svensk Reumatologis Kvalitetsregister, SRQ.
Generellt om personcentrerade och sammanhållna vårdförlopp
Om vårdförlopp
Personcentrerade och sammanhållna vårdförlopp syftar till att uppnå ökad jämlikhet, effektivitet och kvalitet i hälso- och sjukvården samt att skapa en mer välorganiserad och helhetsorienterad process för patienten.
Vårdförloppen utgår från tillförlitliga och aktuella kunskapsstöd och tas gemensamt fram av olika professioner inom regionernas nationella system för kunskapsstyrning.
I vårdförloppet beskrivs kortfattat vad som ska göras, i vilken ordning och när. Det beskriver en personcentrerad och sammanhållen vårdprocess som omfattar en hel eller en del av en vårdkedja. Åtgärderna kan individanpassas och inkluderar hur individens hälsa kan främjas.
Vårdförloppen avser minska oönskad variation och extra fokus riktas till det som inte fungerar i nuläget ur ett patientperspektiv. Det personcentrerade förhållnings- och arbetssättet konkretiseras genom patientkontrakt som tillämpas i vårdförloppen.
Den primära målgruppen för kunskapsstödet är hälso- och sjukvårdspersonal som ska få stöd i samband med vårdmötet. Avsnitten som rör utmaningar, mål och uppföljning av vårdförloppet är främst avsedda att användas tillsammans med beskrivningen av vårdförloppet vid införande, verksamhetsutveckling och uppföljning. De riktar sig därmed till en bredare målgrupp.
Om personcentrering
Ett personcentrerat förhållnings- och arbetssätt konkretiseras genom patientkontrakt, som är en gemensam överenskommelse mellan vården och patienten om fortsatt vård och behandling.
Patientkontraktet utgår från patientens och närståendes behov, resurser och erfarenheter av hälso- och sjukvård och innebär att en eller flera fasta vårdkontakter utses samt att det framgår vad vården tar ansvar för och vad patienten kan göra själv.
Patientkontrakt kan göras vid flera tillfällen, relaterat till patientens hälsotillstånd.
Mer information finns på SKR:s webbsida om patientkontrakt.
Om kvalitetsuppföljning
Vårdförloppen innehåller indikatorer för att följa upp i vilken grad patienten har fått vård enligt vårdförloppet. Befintliga källor används i den mån det går, men målsättningen är att strukturerad vårdinformation ska utgöra grunden för kvalitetsuppföljningen.
Kvalitetsuppföljningen ska så stor utsträckning som möjligt baseras på information som är relevant för vården av patienten.
Vårdförloppets mål och åtgärder följs upp genom resultat- och processmått, vilket skapar förutsättningar för ett kontinuerligt förbättringsarbete.
För detaljerad information om hur indikatorerna beräknas, hänvisas till webbplatsen Kvalitetsindikatorkatalog där kompletta specifikationer publiceras i takt med att de är genomarbetade. Där beskrivs och motiveras också de valda indikatorerna.
Indikatorerna redovisas på Vården i siffror vartefter data finns tillgängligt. Data redovisas könsuppdelat och totalt, och för både region- och enhetsnivå när det är möjligt och relevant.
Relaterad information
Vid tiden för framtagande av föreliggande vårdförlopp finns inget nationellt vårdprogram för RA.
För flertalet regioner eller enskilda verksamheter finns riktlinjer eller vårdprogram vilka beskriver omhändertagandet av patienter med RA.
Inom Svensk Reumatologisk Förening (SRF) finns rekommendationer och riktlinjer avseende läkemedelsbehandling vid RA, vaccinationer, annan säkerhet vid läkemedelsbehandling och kardiovaskulär primärprevention vilka publiceras på SRF:s hemsida.
Dessa rekommendationer har beaktats och refereras till inom vårdförloppet. Övriga kunskapsunderlag som har beaktats är exempelvis Läkemedelsverket uppdaterade rekommendationer om läkemedelsbehandling vid osteoporos. (21)
Socialstyrelsens Nationella riktlinjer för rörelseorganens sjukdomar innehåller rekommendationer om inflammatoriska reumatiska sjukdomar. (22)
Svensk Reumatologisk Förening (SRF):
Kompletterande underlag
Konsekvensbeskrivning
Konsekvensbeskrivning för tidiga vårdförlopp togs fram som underlag för öppen remiss och publiceras därför inte. Konsekvensbeskrivning finns publicerad för vårdförlopp Reumatoid artrit - etablerad.
Arbetsgruppens medlemmar
Bilagor
(1) Eriksson, J.K., et al., Incidence of rheumatoid arthritis in Sweden: a nationwide population-based assessment of incidence, its determinants, and treatment penetration. Arthritis Care Res (Hoboken), 2013. 65(6): p. 870-8.
(2) Hochberg, M.C., Rheumatology. Seventh edition. ed. 2019, Philadelphia, PA: Elsevier, Inc. p.
(3) Hedström, A.K., et al., Smoking and susceptibility to rheumatoid arthritis in a Swedish population-based case–control study. European Journal of Epidemiology, 2018. 33(4): p. 415-423.
(4) Saevarsdottir, S., et al., Current smoking status is a strong predictor of radiographic progression in early rheumatoid arthritis: results from the SWEFOT trial. Annals of the Rheumatic Diseases, 2015. 74(8): p. 1509-1514.
(5) Nyhall-Wahlin, B.M., et al., High disease activity disability burden and smoking predict severe extra-articular manifestations in early rheumatoid arthritis. Rheumatology (Oxford), 2009. 48(4): p. 416-20.
(6) Saevarsdottir, S., et al., Patients with early rheumatoid arthritis who smoke are less likely to respond to treatment with methotrexate and tumor necrosis factor inhibitors: observations from the Epidemiological Investigation of Rheumatoid Arthritis and the Swedish Rheumatology Register cohorts. Arthritis Rheum, 2011. 63(1): p. 26-36.
(7) Saevarsdottir, S., et al., Predictors of response to methotrexate in early DMARD naive rheumatoid arthritis: results from the initial open-label phase of the SWEFOT trial. Ann Rheum Dis, 2011. 70(3): p. 469-75.
(8) Rausch Osthoff, A.K., et al., 2018 EULAR recommendations for physical activity in people with inflammatory arthritis and osteoarthritis. Ann Rheum Dis, 2018. 77(9): p. 1251-1260.
(9) Smolen, J.S., et al., Treating rheumatoid arthritis to target: 2014 update of the recommendations of an international task force. Ann Rheum Dis, 2016. 75(1): p. 3-15.
(10) van Vollenhoven, R.F., Treatment of rheumatoid arthritis: state of the art 2009. Nature Reviews Rheumatology, 2009. 5(10): p. 531-541.
(11) van Eijk-Hustings, Y., et al., EULAR recommendations for the role of the nurse in the management of chronic inflammatory arthritis. Ann Rheum Dis, 2012. 71(1): p. 13-9.
(12) Bech, B., et al., 2018 update of the EULAR recommendations for the role of the nurse in the management of chronic inflammatory arthritis. Ann Rheum Dis, 2020. 79(1): p. 61-68.
(13) Edelaar, L., et al., 2019 EULAR recommendations for the generic core competences of health professionals in rheumatology. Ann Rheum Dis, 2020. 79(1): p. 53-60.
(14) Hornberg, K., et al., Physical activity in rheumatoid arthritis: relationship to cardiovascular risk factors, subclinical atherosclerosis, and disease activity. Scand J Rheumatol, 2020. 49(2): p. 112-121.
(15) Swardh, E. and N. Brodin, Effects of aerobic and muscle strengthening exercise in adults with rheumatoid arthritis: a narrative review summarising a chapter in Physical activity in the prevention and treatment of disease (FYSS 2016). Br J Sports Med, 2016. 50(6): p. 362-7.
(16) Hagel, S., et al., Team-based rehabilitation improves long-term aerobic capacity and health-related quality of life in patients with chronic inflammatory arthritis. Disabil Rehabil, 2010. 32(20): p. 1686-96.
(17) Socialstyrelsen. Nationella riktlinjer för prevention och behandling vid ohälsosamma levnadsvanor. 2018; Available from: https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/nationella-riktlinjer/2018-6-24.pdf.
(18) Scott, D.L., F. Wolfe, and T.W.J. Huizinga, Rheumatoid arthritis. The Lancet, 2010. 376(9746): p. 1094-1108.
(19) England, B.R., et al., Increased cardiovascular risk in rheumatoid arthritis: mechanisms and implications. BMJ, 2018. 361: p. k1036.
(20) Choi, H.K., et al., Methotrexate and mortality in patients with rheumatoid arthritis: a prospective study. Lancet, 2002. 359(9313): p. 1173-7.
(21) Läkemedelsverket. Läkemedel vid osteoporos för att förhindra benskörhetsfrakturer 2020; Available from: www.lakemedelsverket.se/4998bd/globalassets/dokument/behandling-och-forskrivning/behandlingsrekommendationer/behandlingsrekommendation/behandlingsrekommendation-osteoporos.pdf">https://www.lakemedelsverket.se/4998bd/globalassets/dokument/behandling-och-forskrivning/behandlingsrekommendationer/behandlingsrekommendation/behandlingsrekommendation-osteoporos.pdf Hämtad 2021.03.15.
(22) Socialstyrelsen. Nationella riktlinjer för rörelseorganens sjukdomar Reumatoid artrit, axial spondylartrit, psoriasisartrit, artros och osteoporos, Stöd för styrning och ledning. 2021; Available from: www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/nationella-riktlinjer/2021-1-7137.pdf">https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/nationella-riktlinjer/2021-1-7137.pdf Hämtad 2021.01.26.

