Jättecellsarterit (GCA)
Jättecellsarterit (GCA)
Omfattning av kunskapsstödet
Vårdförloppet inleds vid misstanke om GCA och avslutas när patienten haft uppföljningsbesök sex månader efter diagnos. Vårdförloppet avser förstagångsinsjuknande.
En fullständig beskrivning av kriterier för omfattningen finns under rubriken Ingång och utgång.
Relaterade kunskapsstöd
Nationellt kliniskt kunskapsstöd:
Om hälsotillståndet
Definition
Vaskulit betyder blodkärlsinflammation.
GCA innefattar flera kliniska undergrupper där den vanligaste är inflammation i temporalisartären, men även andra kraniala artärer kan drabbas. Sjukdomen GCA kallas därför också för temporalisarterit.
Förekomst
Jättecellsarterit (Giant Cell Arteritis, GCA) är den vanligaste vaskulitsjukdomen hos vuxna.
GCA är två till tre gånger vanligare bland kvinnor jämfört med män. (1)(2)
Sjukdomen debuterar i princip enbart hos personer som är äldre än 50 år och incidensen ökar med stigande ålder. Incidensen av GCA i Sverige, i åldersgruppen 50 år och äldre, ligger mellan 13,5 och 22,2 per 100 000 invånare. Detta innebär att varje år insjuknar cirka 690 personer i Sverige. (1)(2)(3)
Publicerade data från Skåne visar en förekomst (prevalens) på 127 per 100 000 invånare hos personer över 50 år, vilket indikerar att vi idag har runt 4 800 personer som lever med sjukdomen i Sverige. (2)
Orsaker
Orsaken till GCA är, som för de flesta reumatiska sjukdomar, multifaktoriell.
Diagnoskriterier
Diagnos GCA baseras på de klassiska kliniska symtomen som anges under rubriken "Sjukdomsförlopp" nedan samt förhöjda inflammationsprover som sänkningsreaktion (SR) c-reaktivt protein (CRP).
Verifiering av diagnos genom ultraljud eller temporalisbiopsi (TAB) ska alltid eftersträvas.
Sedan länge har utredning med TAB utgjort ”gold standard” i diagnostiken av GCA. Vaskulärt ultraljud har dock blivit en allt vanligare kompletterande diagnostisk metod i och med bättre evidens för metodens tillförlitlighet och kostnadseffektivitet i förhållande till TAB. (4)(5)
European Alliance of Associations for Rheumatology (EULAR) rekommenderar ultraljud som initial diagnostisk metod vid GCA med kraniala symtom förutsatt snar tillgång till undersökning och hög expertis hos utföraren. (6)
Vid typisk klinisk bild och där tydliga ultraljudsfynd föreligger, kan man avstå TAB för att sätta diagnosen.
Avsaknad av något typiskt symtom på GCA utesluter inte diagnosen. En negativ TAB utesluter inte heller säkert diagnosen, då inflammationen kan ha segmentell utbredning.
Sjukdomsförlopp
De vanligaste symtomen vid GCA med inflammation i kraniala artärer är huvudvärk, ömhet i skalpen, smärta vid tuggning (tuggklaudikatio) samt ömhet och svullnad över temporalisartärer. Vid insjuknande upplever personen ofta en huvudvärk som de inte känner igen, vilket i de flesta fall är orsaken till att de söker vård. (7)
Behandling av GCA består i första hand av kortison. Patienter med synpåverkan vid sjukdomsdebut behandlas med intravenös kortisonbehandling i höga doser under tre dagar för att därefter fortsätta med kortisonbehandling i tablettform. (8)(9)(10)
Det är mycket viktigt att behandlingen påbörjas omedelbart oavsett administrationssätt. De flesta patienter behöver behandlas med kortisontabletter i två år eller längre.
Oftast är det tillräckligt med enbart behandling med kortison, men en mindre grupp kan behöva tillägg av andra antireumatiska läkemedel, exempelvis metotrexat. (8)
Ett så kallat biologiskt läkemedel, tocilizumab, är sedan september 2017 godkänt för behandling av GCA. Detta kan bli aktuellt för patienter som har otillräcklig effekt av kortison, eller då kortisonbehandling orsakat eller riskerar att orsaka allvarliga bieffekter. (11)
Ingång och utgång
Ingång i vårdförloppet
Ingång i vårdförloppet sker vid misstanke om GCA. Misstanke föreligger när en patient är 50 år eller äldre och uppfyller minst två av följande kriterier:
- huvudvärk av ny karaktär
- skalpömhet
- tuggsmärta
- ögonsymtom, till exempel övergående eller permanent synnedsättning och/eller dubbelseende
- symtom på polymyalgia reumatika (smärta och stelhet i arm och lårmuskulatur). (Kriteriet kan inte enbart kombineras med förhöjd SR eller CRP.)
- avvikande fynd vid palpation av temporalisartärer (pulsbortfall, sidoskillnad, ömhet, uppdrivet kärl)
- förhöjd SR och/eller CRP.
Ingång i vårdförloppet sker inte om
- en annan diagnos är mer sannolik utifrån den kliniska bilden
- symtomen beror på skov hos patient med känd GCA.
Utgång ur vårdförloppet
Utgång ur vårdförloppet kan ske på något av följande sätt:
- Diagnos GCA kan inte bekräftas eller en annan diagnos förklarar symtombilden.
- Sexmånadersuppföljning är genomförd.
Flödesschema för vårdförloppet
Flödesschemat är en översikt av de åtgärder som ingår i vårdförloppet. Beskrivning i text finns i åtgärdsbeskrivningen.
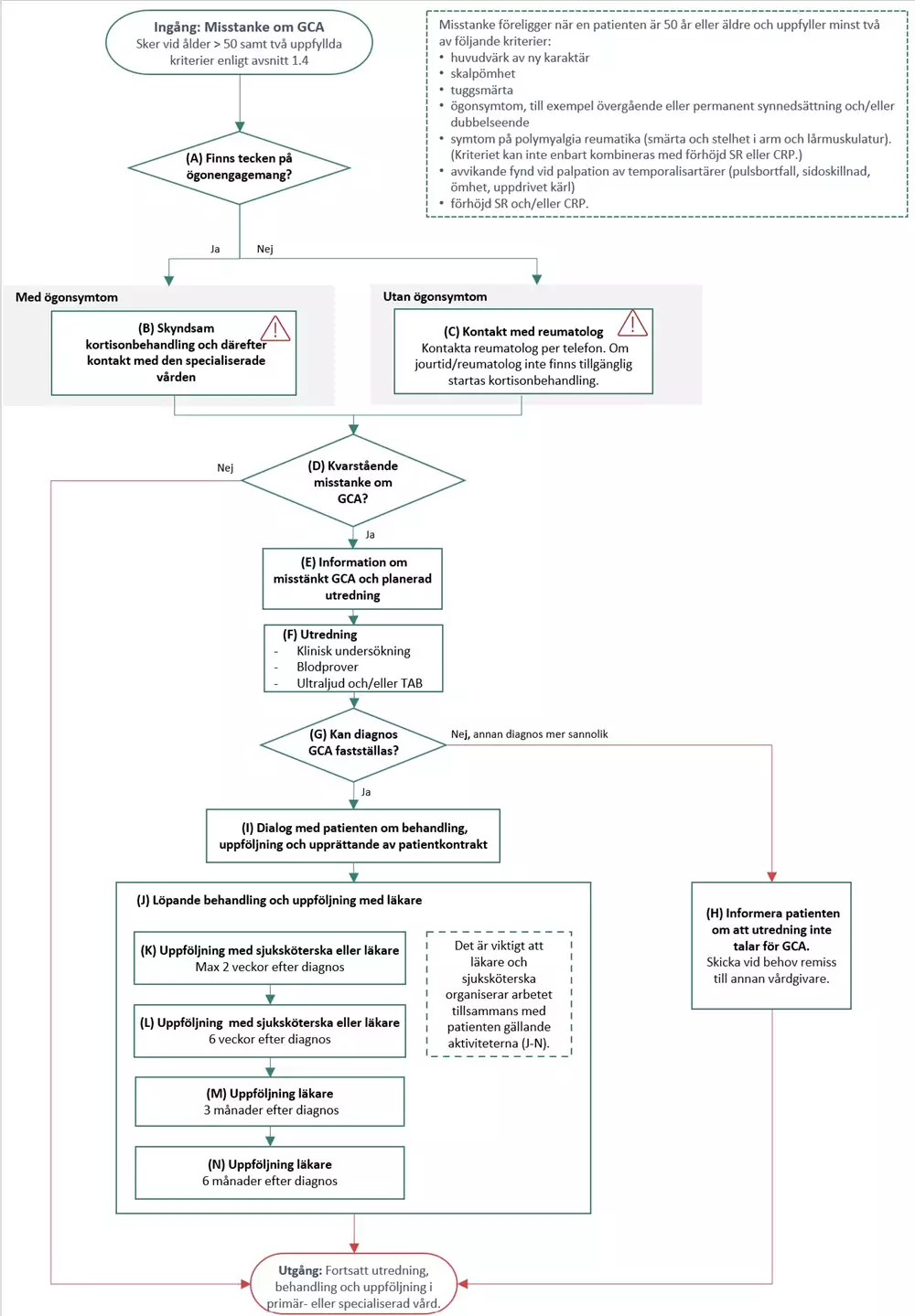
Vårdförloppets åtgärder
Här beskrivs de åtgärder som ingår i vårdförloppet.
Med reumatolog avses en läkare med specialistkompetens i reumatologi eller en läkare under utbildning med handledning av specialistläkare i reumatologi.
Patientmedverkan och kommunikation
Personcentrering och patientkontrakt
Personcentrering är beaktat i ovan beskrivna åtgärder. Utöver detta är nedanstående viktigt att lyfta fram.
Patientkontraktet utformas gemensamt av patient och läkare och/eller sjuksköterska efter fastställd diagnos och innehåller information om planerad behandling, uppföljning samt kontaktuppgifter till vården. Där framgår när patienten kan förvänta sig nästa kontakt (utifrån personens behov) samt vid vilka symtom patienten ska höra av sig till vården och vart patienten kan vända sig.
I enlighet med patientkontraktet framgår också vem som är patientens fasta vårdkontakt. Det framgår även när patienten ska lämna prover och hur dessa följs upp samt vilka anpassningar eller restriktioner den medicinska behandlingen kan leda till i patientens vardag.
I överenskommelsen bör även ingå vilken egenvård, exempelvis levnadsvaneförändringar, som överenskommits med patienten utifrån individuellt behov och vart patienten kan vända sig för stöd kring detta. I överenskommelsen kan också patientens individuella resurser och stöd från närstående ingå.
Patientkontraktet kan dokumenteras i journalen och delas med patienten.
För mer information om hur patientkontrakt för patient med GCA kan vara utformat, se Bilaga Patientkontrakt.
Stöd och information för patient och närstående
Utmaningar och mål
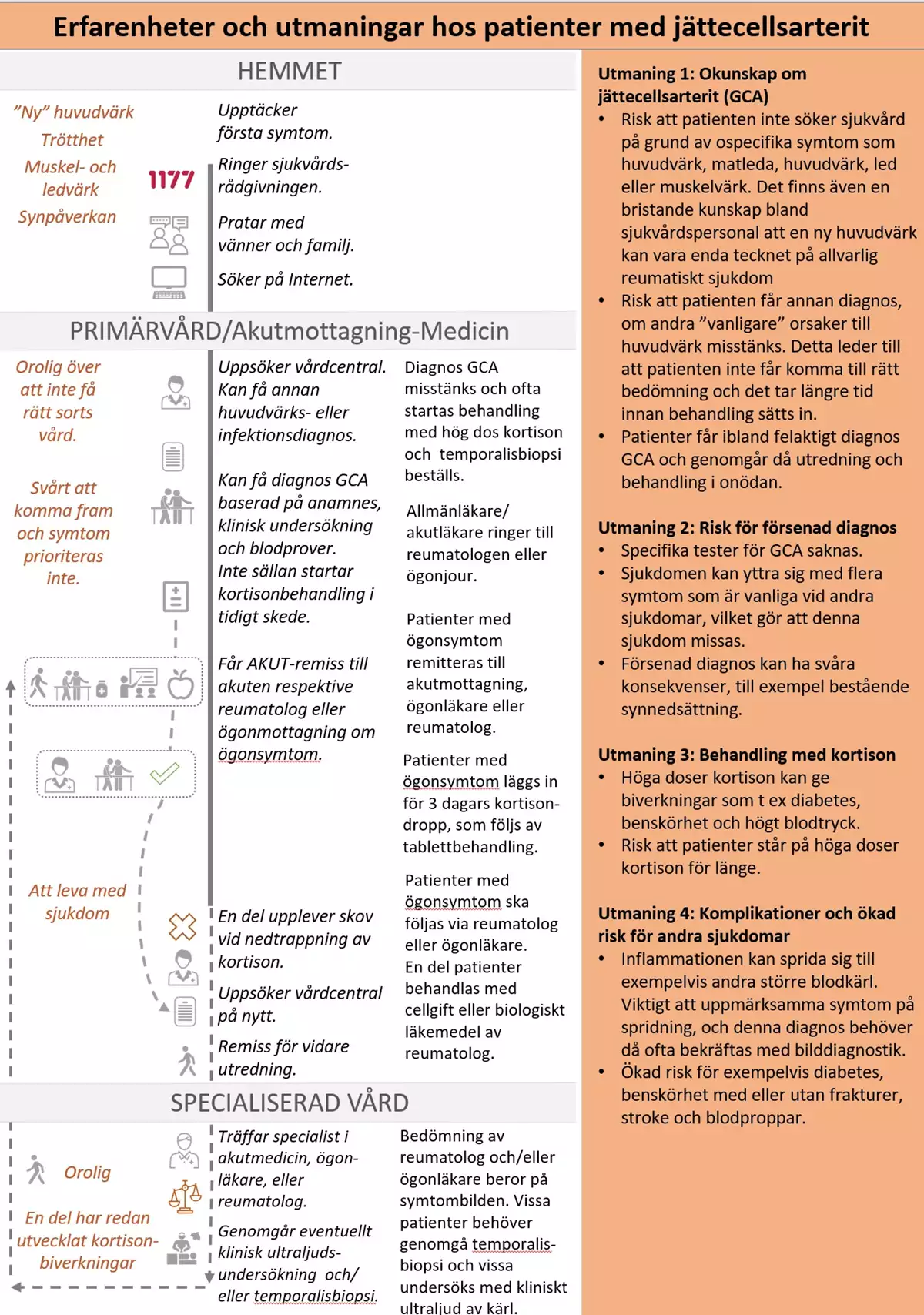
Patientens utmaningar
Utifrån patienters och närståendes erfarenheter har följande övergripande utmaningar identifierats:
- okunskap om jättecellsarterit (GCA)
- risk för försenad diagnos
- behandling med kortison
- komplikationer och ökad risk för andra sjukdomar.
Nulägesbeskrivning av patienters erfarenheter
GCA påverkar patientens vardag både fysiskt och psykiskt på flera olika sätt (12). Hur GCA påverkar personen förändras över tid beroende på faktorer såsom symtom, biverkningar av behandling, förändrat hälsotillstånd och förändringar i vardagen. Synliga kroppsförändringar med anledning av steroidbehandling och rädsla för blindhet kan ge en känsla av förlust av normalitet.
Bilden nedan är en grafisk presentation av i nuläget vanligt förekommande erfarenheter av hälso- och sjukvården hos personer med jättecellsarterit (GCA).
- I kolumn 1 beskrivs identifierade positiva och negativa patientupplevelser.
- I kolumn 2 anges för patienten vanligt förekommande aktiviteter och åtgärder.
- I kolumn 3 beskrivs vårdens vanligt förekommande aktiviteter och åtgärder.
- I kolumn 4 beskrivs huvudsakliga utmaningar som patienterna möter. Vårdförloppet är utformat för att adressera dessa utmaningar som även avspeglas i vårdförloppets mål och indikatorer.
Vårdförloppets mål
Vårdförlopp jättecellsarterit (GCA) har fyra huvudsakliga mål:
- minska tiden från misstanke om GCA till insättning av behandling, påbörjad utredning och tid till uppnådd låg sjukdomsaktivitet
- säkerställa att rätt patienter blir utredda och behandlade
- minska andelen patienter som får såväl akuta som långsiktiga sjukdoms- eller behandlingsrelaterade komplikationer
- öka patientens delaktighet i sin vård och behandling av GCA.
En viktig åtgärd för att nå flera av målen är att involvera läkare inom reumatologisk specialiserad vård eller medicinbakjour tidigt i vårdförloppet.
Kvalitetsuppföljning
Indikatorer för uppföljning
Indikatorerna nedan visar vilka indikatorer som avses följas i vårdförloppet. I bilagan längre ner finns mer information om uppföljning av detta vårdförlopp och dess indikatorer.
Läs mer om uppföljning av vårdförlopp under rubriken "Generellt om personcentrerade och sammanhållna vårdförlopp".
Resultatmått
- Andel patienter med diagnos jättecellsarterit (GCA) som utvecklar permanent synskada inom 6 månader från första vårdkontakt
- Andel patienter med diagnos jättecellsarterit (GCA) med ny diagnos av en eller flera av följande sjukdomar inom första året från första vårdkontakt:
- Nydebuterad diabetes
- Fraktur/benskörhet
- Stroke eller akut hjärtinfarkt
- Allvarlig infektion som kräver inneliggande vård
Processmått
- Andel patienter som startar behandling inom 24 timmar från att misstanke om GCA föreligger (enligt ingång i vårdförloppet)
- Andel patienter med GCA som vid 3-månaderskontroll har trappat ner kortisondos till 20 mg per dag eller mindre
- Andel patienter med diagnos jättecellsarterit (GCA) som fått sin diagnos efter användning av objektiv undersökningsmetod
- Andel patienter med diagnos jättecellsarterit (GCA) som följs upp genom samtal med sjuksköterska eller läkare inom två månader från diagnos
- Andel patienter med jättecellsarterit (GCA) som upplever god delaktighet i sin vård och behandling
Kvalitetsregister
Nedanstående kvalitetsregister kan vara relevanta att registrera i under någon del av vårdförloppet (se även åtgärdsbeskrivningen) oavsett om de används för uppföljning av vårdförloppets indikatorer eller inte.
Sammanfattning av vårdförloppet
Jättecellsarterit (Giant Cell Arteritis, GCA) är den vanligaste vaskulitsjukdomen hos vuxna. GCA debuterar i princip enbart hos personer som är äldre än 50 år och antalet nyupptäckta fall (incidensen) ökar med stigande ålder.
Det vanligaste symtomet är en, för personen, ny typ av huvudvärk orsakad av att temporalisartären är akut inflammerad. Tidig diagnostik och snabb insättning av behandling är en oerhört viktig del i omhändertagandet. Den vanligaste svåra komplikationen är permanent synskada och blindhet. Dessa skador uppkommer framför allt om diagnosen missas eller när insättning av akut behandling fördröjs.
Handläggning av sjukdomstillståndet varierar, bland annat beroende på tillgång till specialistresurser och kunskap om GCA hos vårdpersonal som möter patienten vid första kontakten med sjukvården. Idag saknas det nationella riktlinjer för omhändertagande av patienter med GCA.
Detta vårdförlopp omfattar enbart GCA med kraniala symtom, så kallad temporalisarterit, med eller utan synpåverkan. GCA med isolerat storkärlsengagemang utan kraniala symtom omfattas inte. Vårdförloppet inleds vid misstanke om GCA, omfattar åtgärder för att bekräfta diagnos och avslutas när en patient med bekräftad diagnos har varit på sexmånadersuppföljning.
Vårdförloppet har fyra huvudsakliga mål:
- minska tiden från misstanke om GCA till insättning av behandling, påbörjad utredning och tid till uppnådd låg sjukdomsaktivitet
- säkerställa att rätt patienter blir utredda och behandlade
- minska andelen patienter som får såväl akuta som långsiktiga sjukdoms- eller behandlingsrelaterade komplikationer
- öka patientens delaktighet i sin vård och behandling.
En viktig åtgärd för att främja flera av målen är att involvera läkare inom reumatologisk eller internmedicinsk specialiserad vård tidigt i vårdförloppet.
För att följa upp vårdförloppet används indikatorer kopplade till utredning, behandling, sjukdomsaktivitet och utveckling av olika komplikationer. Det saknas väletablerade uppföljningsmått vid GCA som exempelvis specifikt mått på sjukdomsaktivitet.
Vårdförloppets indikatorer för uppföljning är baserade på litteratur och konsensus inom Nationell arbetsgrupp (NAG) GCA. Huvuddelen av indikatorerna är tänkta att hämtas från regionernas vårdinformationssystem.
Generellt om personcentrerade och sammanhållna vårdförlopp
Om vårdförlopp
Personcentrerade och sammanhållna vårdförlopp syftar till att uppnå ökad jämlikhet, effektivitet och kvalitet i hälso- och sjukvården samt att skapa en mer välorganiserad och helhetsorienterad process för patienten.
Vårdförloppen utgår från tillförlitliga och aktuella kunskapsstöd och tas gemensamt fram av olika professioner inom regionernas nationella system för kunskapsstyrning.
I vårdförloppet beskrivs kortfattat vad som ska göras, i vilken ordning och när. Det beskriver en personcentrerad och sammanhållen vårdprocess som omfattar en hel eller en del av en vårdkedja. Åtgärderna kan individanpassas och inkluderar hur individens hälsa kan främjas.
Vårdförloppen avser minska oönskad variation och extra fokus riktas till det som inte fungerar i nuläget ur ett patientperspektiv. Det personcentrerade förhållnings- och arbetssättet konkretiseras genom patientkontrakt som tillämpas i vårdförloppen.
Den primära målgruppen för kunskapsstödet är hälso- och sjukvårdspersonal som ska få stöd i samband med vårdmötet. Avsnitten som rör utmaningar, mål och uppföljning av vårdförloppet är främst avsedda att användas tillsammans med beskrivningen av vårdförloppet vid införande, verksamhetsutveckling och uppföljning. De riktar sig därmed till en bredare målgrupp.
Om personcentrering
Ett personcentrerat förhållnings- och arbetssätt konkretiseras genom patientkontrakt, som är en gemensam överenskommelse mellan vården och patienten om fortsatt vård och behandling.
Patientkontraktet utgår från patientens och närståendes behov, resurser och erfarenheter av hälso- och sjukvård och innebär att en eller flera fasta vårdkontakter utses samt att det framgår vad vården tar ansvar för och vad patienten kan göra själv.
Patientkontrakt kan göras vid flera tillfällen, relaterat till patientens hälsotillstånd.
Mer information finns på SKR:s webbsida om patientkontrakt.
Om kvalitetsuppföljning
Vårdförloppen innehåller indikatorer för att följa upp i vilken grad patienten har fått vård enligt vårdförloppet. Befintliga källor används i den mån det går, men målsättningen är att strukturerad vårdinformation ska utgöra grunden för kvalitetsuppföljningen. Kvalitetsuppföljningen ska så stor utsträckning som möjligt baseras på information som är relevant för vården av patienten.
Vårdförloppets mål och åtgärder följs upp genom resultat- och processmått, vilket skapar förutsättningar för ett kontinuerligt förbättringsarbete.
För detaljerad information om hur indikatorerna beräknas, hänvisas till webbplatsen Kvalitetsindikatorkatalog där kompletta specifikationer publiceras i takt med att de är genomarbetade. Där beskrivs och motiveras också de valda indikatorerna.
Indikatorerna redovisas på Vården i siffror vartefter data finns tillgängligt. Data redovisas könsuppdelat och totalt, och för både region- och enhetsnivå när det är möjligt och relevant.
Relaterad information
Idag finns inga nationella riktlinjer från Socialstyrelsen för jättecellsarterit. Det finns lokala behandlings-PM vid olika sjukhus som används som hjälp framför allt vid utredning av GCA samt nedtrappning av kortisonbehandling.
De kompletterande kunskapsunderlag som presenteras här användas som detaljerade riktlinjer för läkemedelsbehandling.
Riktlinjer från Svensk Reumatologisk Förening:
Andra riktlinjer kring GCA (på engelska):
Kompletterande underlag
Konsekvensbeskrivning
Arbetsgruppens medlemmar
Bilaga
(1) Mohammad AJ, Nilsson JA, Jacobsson LT, Merkel PA, Turesson C. Incidence and mortality rates of biopsy- proven giant cell arteritis in southern Sweden. Ann Rheum Dis. 2015;74(6):993-7.
(2) Stamatis P, Turkiewicz A, Englund M, Turesson C, Mohammad AJ. Epidemiology of biopsy-confirmed giant cell arteritis in southern Sweden - an update on incidence and first prevalence estimate.Rheumatology (Oxford). 2021 Dec 24;61(1):146-153
(3) Petursdottir V, Johansson H, Nordborg E, Nordborg C. The epidemiology of biopsy-positive giant cell arteritis: special reference to cyclic fluctuations. Rheumatology (Oxford). 1999;38(12):1208-12.
(4) Luqmani R, Lee E, Singh S, Gillett M, Schmidt WA, Bradburn M, et al. The Role of Ultrasound Compared to Biopsy of Temporal Arteries in the Diagnosis and Treatment of Giant Cell Arteritis (TABUL): a diagnostic accuracy and cost-effectiveness study. Health Technol Assess. 2016;20(90):1-238.
(5) Duftner C, Dejaco C, Sepriano A, Falzon L, Schmidt WA, Ramiro S. Imaging in diagnosis, outcome prediction and monitoring of large vessel vasculitis: a systematic literature review and meta-analysis informing the EULAR recommendations. RMD Open. 2018;4(1):e000612.
(6) Dejaco C, Ramiro S, Duftner C, Besson FL, Bley TA, Blockmans D, et al. EULAR recommendations for the use of imaging in large vessel vasculitis in clinical practice. Ann Rheum Dis. 2018;77(5):636-43.
(7) Salvarani C, Cantini F, Boiardi L, Hunder GG. Polymyalgia rheumatica and giant-cell arteritis. N Engl J Med. 2002;347(4):261-71.
(8) Turesson C, Borjesson O, Larsson K, Mohammad AJ, Knight A. Swedish Society of Rheumatology 2018 guidelines for investigation, treatment, and follow-up of giant cell arteritis. Scand J Rheumatol. 2019;48(4):259- 65.
(9) Mackie SL, Dejaco C, Appenzeller S, Camellino D, Duftner C, Gonzalez-Chiappe S, et al. British Society for Rheumatology guideline on diagnosis and treatment of giant cell arteritis. Rheumatology (Oxford). 2020;59(3):e1-e23.
(10) Hellmich B, Agueda A, Monti S, Buttgereit F, de Boysson H, Brouwer E, et al. 2018 Update of the EULAR recommendations for the management of large vessel vasculitis. Ann Rheum Dis. 2020;79(1):19-30.
(11) Stone JH, Tuckwell K, Dimonaco S, Klearman M, Aringer M, Blockmans D, et al. Trial of Tocilizumab in Giant- Cell Arteritis. N Engl J Med. 2017;377(4):317-28.
(12) Liddle J, Bartlam R, Mallen CD, Mackie SL, Prior JA, Helliwell T, et al. What is the impact of giant cell arteritis on patients' lives? A UK qualitative study. BMJ Open. 2017;7(8):e017073.

