Normaltryckshydrocefalus – idiopatisk
Normaltryckshydrocefalus – idiopatisk
Omfattning av kunskapsstödet
Vårdförloppet inleds vid misstanke om normaltryckshydrocefalus (NPH) hos en patient och avslutas om misstanken kan avskrivas eller efter en shuntoperation med genomgången uppföljning inom den specialiserade vården. Eventuella reoperationer omfattas inte av aktuellt vårdförlopp.
Hydrocefalus är en heterogen sjukdom som drabbar människor i alla åldrar. Detta vårdförlopp gäller enbart den idiopatiska formen av NPH. Patienter med hydrocefalus sekundärt till tidigare sjukdomar i hjärnan eller med obstruktiv, icke-kommunicerande, hydrocefalus omfattas inte. Obstruktiv hydrocefalus kan vara akut och livshotande. Därför ska påverkad patient föranleda omedelbar kontakt med neurokirurg. En fullständig beskrivning av kriterier för omfattningen finns under rubriken Ingång och utgång.
Vårdnivå och samverkan
Initial utredning för NPH genomförs vanligen inom primärvården men kan även utföras vid vårdenhet där misstanken först väcks. När den initiala utredningen är färdig sker fortsatt diagnostik i regel av neurolog eller läkare med motsvarande kompetens. Den preoperativa utredningen har som mål att identifiera patienter med hög sannolikhet att förbättras av shuntoperation. Utredningen genomförs vid en specialiserad vårdenhet för NPH-utredningar. Dessa enheter bör vara samma som, eller kopplade till vårdenheten som utför shuntoperationer. Detta eftersom utredning, operation och postoperativ uppföljning kräver ett nära samarbete med tydliga kommunikationsvägar. Den utredande enheten bör ha tillgång till ett multiprofessionellt team inriktat på NPH för bedömning och behandling av störningar i likvorcirkulationen.
I teamets uppdrag ingår bland annat att:
- bedöma och behandla olika typer av hydrocefalus hos vuxna
- ha kunskap om relevant differentialdiagnostik
- ha möjlighet till kvantifiering av de viktigaste symtomen vid NPH
- ha erfarenhet att hantera komplikationer efter shuntkirurgi.
Vid vårdenheten som utför shuntoperationer för NPH bör det finnas tillgång till erfarna specialister i neurokirurgi med inriktning mot shuntkirurgi och hydrocefalus. Det bör även finnas en väl utarbetad logistik för att hantera det postoperativa förloppet. Vårdenheten ska dygnet runt ha läkare på plats som har erfarenhet att hantera komplikationer efter shuntkirurgi. Det ska även finnas möjlighet till akut datortomografi (DT) dygnet runt.
Relaterade kunskapsstöd
Om hälsotillståndet
Definition
Hydrocefalus är ett samlingsnamn för sjukdomar där hjärnans ventriklar är vidgade. Detta beror på en aktiv process som är relaterad till rubbad omsättning eller förhindrat dränage av cerebrospinalvätska. Normaltryckshydrocefalus (NPH) är en form av kommunicerande hydrocefalus utan intrakraniell tryckstegring. Symtomen inkluderar gång- och balansstörning, kognitiv svikt samt urinträngningar eller inkontinens (1). När det inte finns någon känd orsak kallas tillståndet idiopatisk normaltryckshydrocefalus. Detta vårdförlopp gäller bara formen idiopatisk NPH och sjukdomen refereras i detta dokument enbart som NPH.
Förekomst
Förekomsten av NPH ökar med stigande ålder och är sällsynt före 60 års ålder. Prevalensen av NPH har uppskattats till minst 1,5 % bland personer över 65 år men är ännu högre i åldersgruppen 80 år och äldre (2) (3) (4). Det är oklart hur stor andel av dessa som skulle ha nytta av shuntkirurgi. Förekomsten av NPH förefaller vara något högre bland män än kvinnor, med ett förhållande på 1,4 till 1 (4) (5). Trots att antalet som erhåller neurokirurgisk behandling har ökat över tid så är NPH sannolikt en underdiagnostiserad och underbehandlad sjukdom i Sverige (3) (5) (6).
Orsaker
Sjukdomsmekanismerna vid NPH är inte helt klarlagda och är troligtvis multifaktoriella.
Riskfaktorer
Det är tydligt att hög ålder ökar risken för att utveckla NPH men för övrigt är kunskapen om orsaker och riskfaktorer begränsad. Vaskulära riskfaktorer som hypertoni och hyperlipidemi kan ha en koppling till NPH (7) (8).
Samsjuklighet
Samsjuklighet är vanligt hos patienter med NPH (9). Det gäller till exempel kardiovaskulär sjukdom och artrossjukdom. Även demenssjukdomar som exempelvis Alzheimers sjukdom är vanliga (10). En del av dessa tillstånd kan försvåra diagnostiken eftersom symtomatologin för tillstånden liknar den vid NPH. Det verkar även finnas en ökad samsjuklighet med depression, något som kan försvåra den kognitiva bedömningen av NPH (7).
Sjukdomsförlopp
Symtomutvecklingen sker ofta gradvis och kan misstolkas som normalt åldrande eftersom nedsatt minne, inkontinens och balansbesvär är vanligt förekommande hos äldre personer (11) (12). Gångmönstret vid NPH är symmetriskt, vanligtvis med kort steglängd, nedsatt steghöjd och låg hastighet. Balansen är ofta påverkad, ofta med dragning bakåt, vilket gradvis leder till en bredspårig gång med extra steg vid vändningar och tilltagande fallrisk. Efter hand uppstår ofta ett behov av gånghjälpmedel. Initiativlöshet och ökat sömnbehov är vanligt och exekutiva funktioner påverkas i varierande grad hos många patienter. Nedsatt närminne samt svårigheter att påbörja och genomföra handlingar på ett ändamålsenligt sätt är typiskt för sjukdomen. Det är också vanligt med urinträngningar som gradvis kan utvecklas till urininkontinens.
Shuntkirurgi kan enligt randomiserade studier förbättra gångförmåga och självständighet i aktiviteter i dagliga livet, med mer osäkra resultat på kognition (13). Observationsstudier baserade på det svenska kvalitetsregistret för hydrocefalus talar för att runt 60 % av de som opereras förbättras i gång, balans och kontinens och 40 % i självständighet i vardagen (14) (15) (16). Utan behandling kan patienten försämras i sina symtom och längre väntetid till operation kan innebära ett sämre utfall (17) (18).
Komplikationer efter shuntoperationer på patienter med NPH är ofta asymtomatiska och upptäcks i regel vid rutinkontroller samt postoperativa DT-undersökningar. De vanligaste komplikationerna är subduralhematom och hygrom orsakade av överdränage (5–10 %), shuntkatetrar i felaktigt läge (7–10 %) och underdränage (19) (20) (21). De flesta komplikationerna kan behandlas konservativt men runt 15 % av patienterna genomgår en reoperation (19) (22).
Ingång och utgång
Ingång i vårdförloppet
Ingång i vårdförloppet sker antingen vid misstanke om NPH eller vid misstanke om shuntdysfunktion hos en patient med shuntbehandlad NPH.
Misstanke om NPH föreligger när minst ett av följande kriterier är uppfyllda:
- patient äldre än 60 år med en symmetrisk, gradvis tilltagande gång- och balansrubbning utan annan förklaring
- radiologisk bild som visar vidgning av sidoventriklarna och där förklaringen inte enbart är generell hjärnatrofi.
Misstanke om shuntdysfunktion uppstår när en patient med konstaterad NPH och inopererad shunt försämras över tid i symtom som är förenliga med NPH, eller vid:
- nytillkommen huvudvärk som inte förklaras av andra orsaker
- fokalneurologiska bortfall
- tecken till infektion i anslutning till shuntkatetern.
Utgång ur vårdförloppet
Utgång ur påbörjat vårdförlopp kan ske på något av följande sätt:
- röntgensvar efter datortomografi (DT) eller magnetröntgen (MR) av hjärnan avskriver misstanke om NPH
- misstanke om NPH avskrivs efter genomgången utredning
- patienten avböjer fortsatt utredning eller shuntoperation
- på grund av allvarliga symtom eller samsjuklighet bedöms en shuntoperation vara olämplig
- patienten har genomgått en shuntoperation och uppföljning där shunten bedöms fungera med optimal inställning.
Flödesschema för vårdförloppet
Flödesschemat är en grafisk översikt av de åtgärder som ingår i vårdförloppet. Beskrivning i text finns i åtgärdsbeskrivningen.
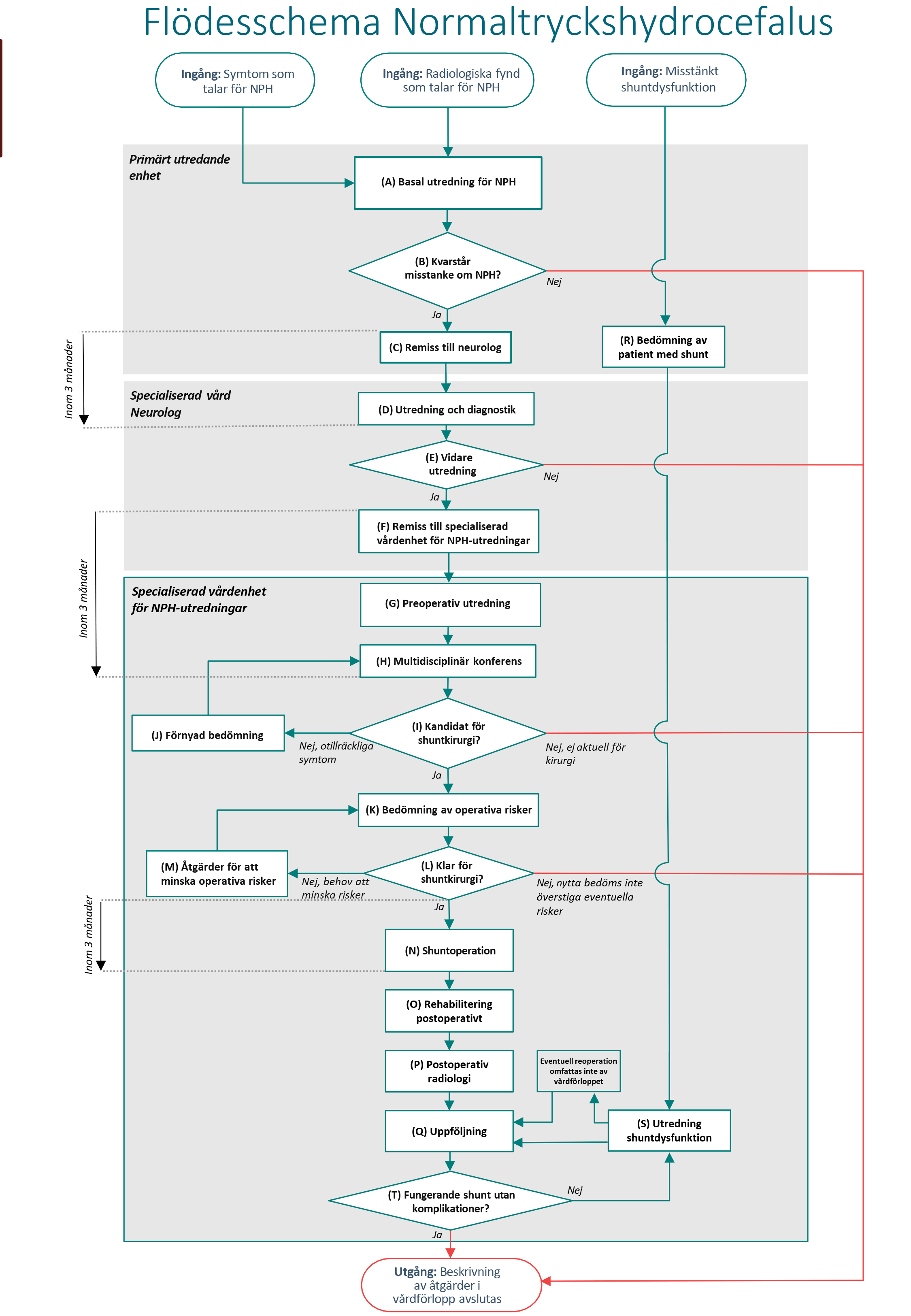
Vårdförloppets åtgärder
Här beskrivs de åtgärder som ingår i vårdförloppet.
Patientmedverkan och kommunikation
Personcentrering och dokumenterad överenskommelse
Personcentrering är beaktat i Vårdförloppets åtgärder. Utöver detta är dokumenterad överenskommelse (tidigare patientkontrakt) viktigt att lyfta fram.
Symtomen vid NPH kan variera mellan patienter och förvärras med tiden. Det är viktigt att ta hänsyn till detta i mötet med varje patient och hålla det i åtanke under hela vårdförloppet. Patientens tidiga delaktighet i beslut om fortsatt utredning är avgörande och deras behov samt önskemål bör alltid tas i beaktande.
Dokumenterad överenskommelse är en överenskommelse mellan vårdgivaren och patienten. Den beskriver planering för fortsatt vård, kontaktvägar och anpassningar till patientens önskemål och förutsättningar i samband med operation, uppföljning och rehabilitering.
Den dokumenterade överenskommelsen beskriver även vilka aktiviteter och åtgärder som patienten själv kan vidta. Ett exempel på överenskommelse som kan anpassas efter lokala förhållanden finns i Bilaga 5.
Överenskommelsen upprättas när beslut är taget om operation. Då patienter med NPH ofta har en kognitiv påverkan behöver den anpassas med tydlig och begriplig information, utifrån patientens förutsättningar. Närstående kan vara ett viktigt stöd för patienten. För att hjälpa patienten att få en överblick i planerad vård och möjlighet att uttrycka sina behov och önskemål bör närstående därför, om patienten så önskar, bjudas in som stöd.
Medverkan
Det är viktigt att beakta att varje patient har sin unika upplevelse och påverkan av att leva med sjukdomen.
Symtomen vid NPH kan påverka patientens möjligheter att självständigt komma på sjukvårdsbesök och uppföljning samt att medverka i sin vård. Extra stöd från närstående och sjukvården eller båda två kan därför behövas.
Inför shuntoperation är det viktigt att patienten, utifrån sina förutsättningar, fortsätter vara så aktiv som möjligt. Patienter med NPH har ofta en ökad fallrisk och fallolyckor är vanliga. Råd kring egenträning och fallförebyggande åtgärder är därför viktigt. Symtomen kan även medföra svårigheter att klara vardagen självständigt och patienter med NPH kan behöva erbjudas stöd i vardagen. Patienten ansvarar, utifrån sin förmåga och egna resurser, för att följa vårdens rekommendationer. Detta inkluderar exempelvis fallförebyggande åtgärder, livsstilsfaktorer och att upprätthålla kontakten med vården enligt rehabiliteringsplanen och den dokumenterade överenskommelsen.
Fast vårdkontakt
En fast vårdkontakt inom den specialiserade vården bör upprättas dit patienten bör vända sig med sina frågor och funderingar såväl före som efter eventuell operation under den tid patienten ingår i vårdförloppet.
Medverkan i uppföljning och rehabilitering
Stötta patienten till att medverka vid uppföljning efter operation vilket är av stor vikt och en del i vårdförloppet. En rehabiliteringsplan upprättas i enlighet med patientens behov i samband med utskrivning från avdelning efter operation.
Sammanhållen plan
Den dokumenterade överenskommelsen uppdateras kontinuerligt, när patienten eller vården bedömer att behov finns.
Utmaningar och mål
Patientens utmaningar
Utifrån patienters och närståendes erfarenheter har följande övergripande utmaningar identifierats:
- bristande kunskap om NPH hos personen, samhället och sjukvården
- rädsla och oro relaterat till NPH-symtom, symtomutveckling, undersökningar och eventuell operation
- olika handhavande i olika delar av landet, vilket kan leda till oro och osäkerhet kring den egna vården
- långa väntetider genom hela förloppet
- bristande personcentrerad vård.
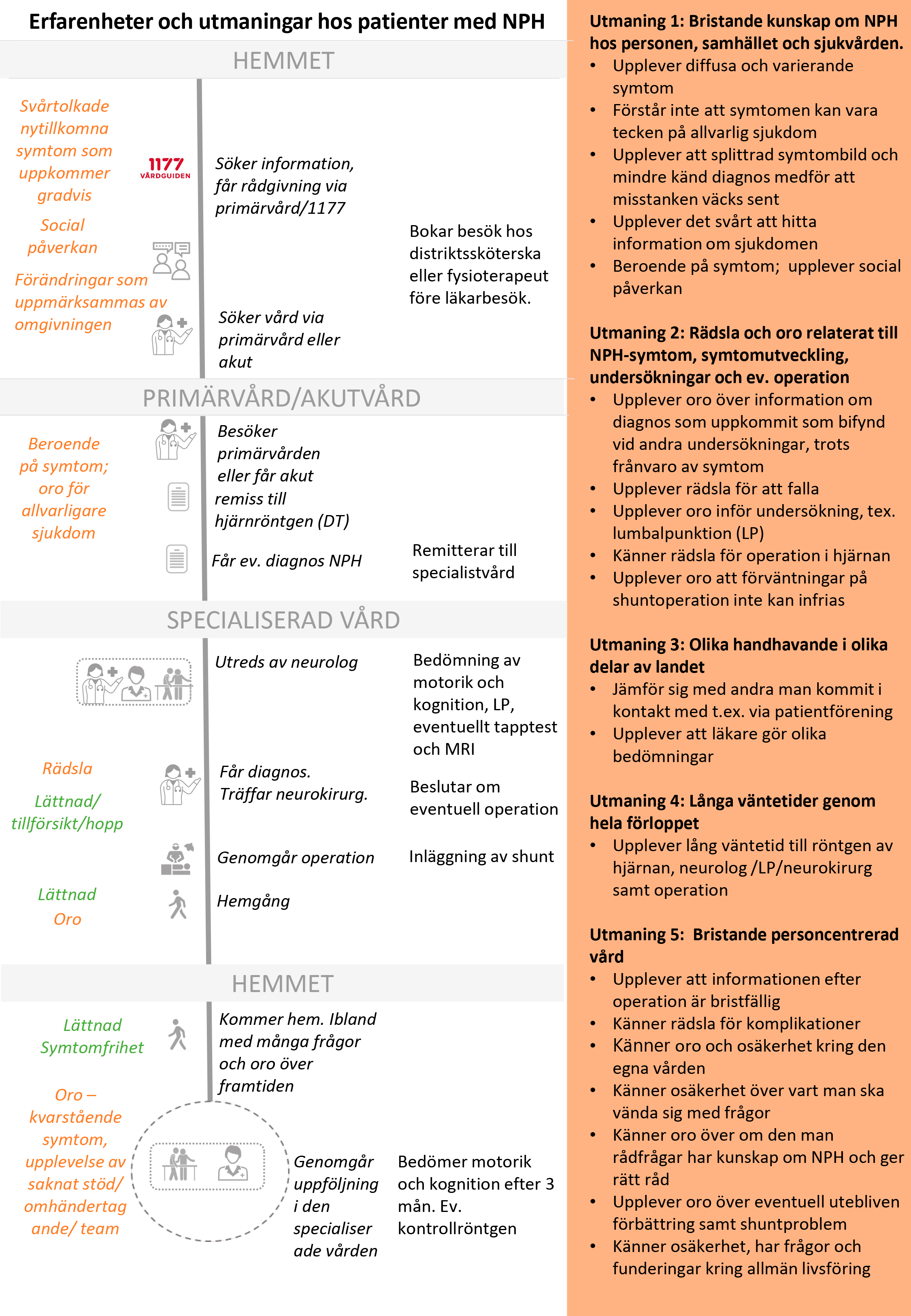
Nulägesbeskrivning av patienters erfarenheter
Nulägesbeskrivningen är en grafisk presentation av i nuläget vanligt förekommande erfarenheter av hälso- och sjukvården hos personer med NPH.
- Kolumn ett beskriver känslor och erfarenheter som patienterna berättar att de vanligtvis är med om.
- Kolumn två beskriver aktiviteter och åtgärder som patienten gör.
- Kolumn tre anger kort aktiviteter och åtgärder som hälso- och sjukvården gör.
- Kolumn fyra redovisar, utifrån patienternas perspektiv, de huvudsakliga utmaningar som patienterna berättar om. Vårdförloppet är utformat för att adressera dessa utmaningar, vilka även avspeglas mål och indikatorer.
Vårdförloppets mål
Vårdförloppets mål är att:
- fler patienter utreds för misstanke om NPH
- tiden från misstanke om NPH till shuntoperation minimeras för de som bedöms behöva operation
- patienter känner sig nöjda och välinformerade med vården
- incidensen av shuntoperationer för NPH är ökande och likvärdig i Sverige
- shuntoperation medför förbättrad funktion med låg andel komplikationer.
Kvalitetsuppföljning
Indikatorer för uppföljning
Indikatorerna i detta avsnitt visar vilka indikatorer som avses följas i vårdförloppet. I uppföljningsbilagan finns mer information om uppföljning av detta vårdförlopp och dess indikatorer.
Mer information om uppföljning av vårdförlopp finns under rubriken Generellt om personcentrerade och sammanhållna vårdförlopp.
Resultatmått
För att utvärdera vårdens resultat används följande mått:
- Andel patienter med NPH som vid första postoperativa återbesöket genomför timed up and go (TUG) på minst 20 % kortare tid jämfört med preoperativt, eller förbättras minst en nivå i gångskalan Gait scale.
- Andel patienter med NPH som reopereras inom tolv månader efter sin första shuntoperation.
- Medelvärdet av patientens egen skattning av hur nöjda de är med vården de fått på en 5-gradig skala, för patienter med NPH som har genomgått shuntoperation.
Processmått
För att utvärdera vårdprocessen används följande mått:
- Antal shuntoperationer med indikation NPH per 100 000 invånare över 60 år.
- Andel patienter som har genomgått en utredning för NPH, inklusive multidisciplinär konferens, vid en specialiserad vårdenhet för NPH-utredningar inom tre månader efter remissens ankomst.
- Andel patienter som genomgått shuntoperation med indikation NPH inom tre månader från beslut om sådan operation.
Kvalitetsregister
Rapportera gärna i kvalitetsregister (se även åtgärdsbeskrivningen) oavsett om de används för uppföljning av vårdförloppets indikatorer eller inte. Följande kvalitetsregister är aktuellt: Nationellt kvalitetsregister för hydrocefalus (NKH) - Svenska neuroregister.
Sammanfattning av vårdförloppet
Normaltryckshydrocefalus (NPH) är en form av kommunicerande hydrocefalus som drabbar äldre personer. Vanliga symtom är gång- och balansstörning samt kognitiv svikt och urinträngningar eller inkontinens. Minst 1,5 % av personer över 65 år beräknas ha NPH. En shuntoperation leder till förbättring av symtomen hos mellan 50–80 % av de opererade.
Eftersom NPH ger symtom som är vanliga bland äldre personer kan diagnosen misstas för andra sjukdomar, vilket kan försena rätt diagnos. Tillgången till vård varierar och väntetider för både diagnostiska utredningar och behandlande shuntoperation kan vara onödigt långa. Dessutom kan remitteringsrutiner vara långa och komplicerade. På många håll inom vården finns brist på aktuell kunskap om NPH och allt detta tillsammans kan bidra till en ojämlik vård.
Det övergripande målet med vårdförloppet är att optimera vårdkedjan – från misstanke om NPH till utredning, diagnostik, operation och därefter postoperativ uppföljning. Det inkluderar även att identifiera behov av rehabilitering. På så sätt ökar möjligheterna till en förbättrad vård för personer med NPH.
Vårdförloppet inleds vid misstanke om NPH hos en patient eller vid misstanke om shuntdysfunktion hos patient med befintlig shunt. Vårdförloppet avslutas om diagnosen kan avskrivas eller efter en shuntoperation med genomgången uppföljning inom den specialiserade vården.
För att följa upp och utvärdera vårdförloppet används indikatorer som bland annat mäter hur många som genomgår shuntoperationer för NPH, hur väl behandlingen fungerar och postoperativa komplikationer.
Generellt om personcentrerade och sammanhållna vårdförlopp
Relaterad information
(1) Adams RD, Fisher CM, Hakim S, Ojemann RG, Sweet WH. Symptomatic Occult Hydrocephalus with "Normal" Cerebrospinal-Fluid Pressure.A Treatable Syndrome. N Engl J Med. 1965;273:117-26.
(2) Jaraj D, Rabiei K, Marlow T, Jensen C, Skoog I, Wikkelso C. Prevalence of idiopathic normal-pressure hydrocephalus. Neurology. 2014.
(3) Andersson J, Rosell M, Kockum K, Lilja-Lund O, Söderström L, Laurell K. Prevalence of idiopathic normal pressure hydrocephalus: A prospective, population-based study. PLoS One. 2019;14(5):e0217705.
(4) Constantinescu C, Wikkelsø C, Westman E, Ziegelitz D, Jaraj D, Rydén L, et al. Prevalence of Possible Idiopathic Normal Pressure Hydrocephalus in Sweden: A Population-Based MRI Study in 791 70-Year-Old Participants. Neurology. 2024;102(2):e208037.
(5) Martin-Laez R, Caballero-Arzapalo H, Lopez-Menendez LA, Arango-Lasprilla JC, Vazquez-Barquero A. Epidemiology of Idiopathic Normal Pressure Hydrocephalus: A Systematic Review of the Literature. World Neurosurg. 2015;84(6):2002-9.
(6) Petrella G, Ciarlo S, Elia S, Piaz RD, Nucera P, Pompucci A, et al. Idiopathic Normal Pressure Hydrocephalus: The Real Social and Economic Burden of a Possibly Enormous Underdiagnosis Problem. Tomography. 2023;9(6):2006-15.
(7) Israelsson H, Larsson J, Eklund A, Malm J. Risk factors, comorbidities, quality of life, and complications after surgery in idiopathic normal pressure hydrocephalus: review of the INPH-CRasH study. Neurosurg Focus. 2020;49(4):E8.
(8) Deng Z, Wang H, Huang K, Li Y, Ran Y, Chen Y, et al. Association between vascular risk factors and idiopathic normal pressure hydrocephalus: a Mendelian randomization study. J Neurol. 2023;270(5):2724-33.
(9) Malm J, Graff-Radford NR, Ishikawa M, Kristensen B, Leinonen V, Mori E, et al. Influence of comorbidities in idiopathic normal pressure hydrocephalus - research and clinical care. A report of the ISHCSF task force on comorbidities in INPH. Fluids Barriers CNS. 2013;10(1):22.
(10) Israelsson H, Carlberg B, Wikkelso C, Laurell K, Kahlon B, Leijon G, et al. Vascular risk factors in INPH: A prospective case-control study (the INPH-CRasH study). Neurology. 2017;88(6):577-85.
(11) Langa KM, Levine DA. The diagnosis and management of mild cognitive impairment: a clinical review. Jama. 2014;312(23):2551-61.
(12) Iqbal P, Castleden CM. Management of urinary incontinence in the elderly. Gerontology. 1997;43(3):151-7
(13) Pearce RKB, Gontsarova A, Richardson D, Methley AM, Watt HC, Tsang K, et al. Shunting for idiopathic normal pressure hydrocephalus. Cochrane Database Syst Rev. 2024;8(8):Cd014923.
(14) Sundstrom N, Malm J, Laurell K, Lundin F, Kahlon B, Cesarini KG, et al. Incidence and outcome of surgery for adult hydrocephalus patients in Sweden. Br J Neurosurg. 2017;31(1):21-7.
(15) Chidiac C, Sundström N, Tullberg M, Arvidsson L, Olivecrona M. Waiting time for surgery influences the outcome in idiopathic normal pressure hydrocephalus - a population-based study. Acta Neurochir (Wien). 2022;164(2):469-78.
(16) Andrén K, Wikkelsö C, Sundström N, Agerskov S, Israelsson H, Laurell K, et al. Long-term effects of complications and vascular comorbidity in idiopathic normal pressure hydrocephalus: a quality registry study. J Neurol. 2018;265(1):178-86.
(17) Andren K, Wikkelso C, Tisell M, Hellstrom P. Natural course of idiopathic normal pressure hydrocephalus. J Neurol Neurosurg Psychiatry. 2014;85(7):806-10.
(18) Andrén K, Wikkelsø C, Sundström N, Israelsson H, Agerskov S, Laurell K, et al. Survival in treated idiopathic normal pressure hydrocephalus. J Neurol. 2020;267(3):640-8.
(19) Virhammar J, Fasth O, Vedung F. When and how are complications suspected after shunt surgery in patients with normal pressure hydrocephalus? Acta Neurochir (Wien). 2025;167(1):6.
(20) Gasslander J, Sundström N, Eklund A, Koskinen LD, Malm J. Risk factors for developing subdural hematoma: a registry-based study in 1457 patients with shunted idiopathic normal pressure hydrocephalus. J Neurosurg. 2021;134(2):668-77.
(21) Feletti A, d'Avella D, Wikkelsø C, Klinge P, Hellström P, Tans J, et al. Ventriculoperitoneal Shunt Complications in the European Idiopathic Normal Pressure Hydrocephalus Multicenter Study. Oper Neurosurg (Hagerstown). 2019;17(1):97-102.
(22) Giordan E, Palandri G, Lanzino G, Murad MH, Elder BD. Outcomes and complications of different surgical treatments for idiopathic normal pressure hydrocephalus: a systematic review and meta-analysis. J Neurosurg. 2018:1-13.

