Inflammatorisk tarmsjukdom (IBD) - vuxna
Inflammatorisk tarmsjukdom (IBD) - vuxna
Omfattning av kunskapsstödet
Vårdförloppet inleds vid misstanke om inflammatorisk tarmsjukdom hos vuxna och avslutas efter uppföljningsbesöket ett år efter att diagnosen fastställdes.
En fullständig beskrivning av kriterier för omfattningen finns under rubriken Ingång och utgång.
Vårdnivå och samverkan
Vårdförloppet omfattar verksamheter som till exempel primärvård, endoskopi, gastroenterologi (internmedicin) och kolorektalkirurgi.
Relaterade kunskapsstöd
Om hälsotillståndet
Genomgående i kunskapsstödet används benämningen IBD, den term som används i engelskspråkig litteratur och är förkortning för inflammatory bowel disease.
Definition
Med inflammatorisk tarmsjukdom avses de kroniska inflammatoriska tarmsjukdomarna Crohns sjukdom, ulcerös kolit och oklassificerad inflammatorisk tarmsjukdom (IBD-U).
Förekomst
IBD förekommer hos ungefär 0,8 procent av Sveriges befolkning. Crohns sjukdom har en årlig incidens på cirka 7—10 per 100 000 personer och ulcerös kolit cirka 20 per 100 000 personer.(1)(2)
Inga avgörande könsskillnader har noterats avseende förekomsten av IBD.
Orsaker
Orsaken till uppkomsten av IBD är en kombination av genetisk predisposition, omgivningsfaktorer och okända faktorer. Inflammationen i tarmslemhinnan initieras av en felaktig reaktion på tarminnehållet och tarmfloran.
Riskfaktorer
Rökning är den viktigaste påverkningsbara riskfaktorn för att utveckla Crohns sjukdom och är också associerad med en mer allvarlig sjukdom.
Sjukdomsförlopp
Sjukdomarna debuterar ofta kring 15—35 års ålder.
Ulcerös kolit påverkar tjocktarmen och i princip alltid ändtarmen vilket innebär att patienten får symtom i form av blodiga avföringar. Crohns sjukdom kan påverka hela mag-tarmkanalen, men oftast nedre tunntarm och tjocktarm, vilket kan resultera i mer diffusa symtom, framförallt om ändtarmen inte är påverkad.(3)
Prognosen vid IBD varierar mellan olika patienter men är oftast god vid tidig och väl fungerande behandling.
Obehandlad IBD kan leda till bestående strukturell tarmskada, funktionsnedsättning, cancer och för tidig död. Idag är förväntad överlevnad nästan i nivå med övrig befolkning tack vare allt bättre medicinsk och kirurgisk behandling.
Tidig diagnostik, tidigt insättande av behandling och adekvat monitorering är avgörande faktorer för att minska risken för försämrad tarmfunktion och komplikationer.
Behandlingen bör ges enligt principen ”treat to target”, vilket innebär att läkaren och patienten vid varje kontakt justerar behandlingen tills dess att behandlingsmålet uppnåtts. Patienten bör även få omvårdnads- och rehabiliteringsinsatser från ett multiprofessionellt team bestående av sjuksköterska, dietist och kurator.
Diagnostiska hjälpmedel är anamnes, laboratorieprover, radiologi- och endoskopiundersökning. Sjukdomen monitoreras sedan utifrån inflammatoriska markörer som högkänsligt (hs)-CRP och CRP samt fekalt kalprotektin i kombination med patientens egenmonitorering och rapportering av patient reported outcomes measures (PROM), symtom och livskvalitetsmått i form av ”Short-Health-Scale” och EQ5D-5L.(3)(4)
Komplikationer
En del patienter bibehåller intakt tarmfunktion, men många får med tiden någon form av nedsatt funktion. Hos en del uppstår, trots medicinsk behandling, en strukturell tarmskada som leder till mer uttalade besvär.
En liten andel patienter drabbas av svåra komplikationer (inklusive gastrointestinal cancer) till följd av sjukdomen eller av allvarliga biverkningar av behandlingen.
På gruppnivå finns hos patienter med IBD en ökad risk för flera olika sjukdomar, exempelvis primär skleroserande kolangit, psykisk ohälsa och hjärt-kärlsjukdomar, vilket i sin tur kan leda till ytterligare nedsatt funktion och i värsta fall för tidig död. För kompletterande bakgrund, se Bilaga A.
Ingång och utgång
Ingång i vårdförloppet
Ingång i vårdförloppet sker när misstanke om IBD kvarstår efter grundläggande IBD-utredning.
Vid misstanke om IBD bör patienten genomgå grundläggande utredning i form av anamnes (inklusive läkemedel), bukstatus, rektoskopi (inklusive perianal inspektion), laboratorieprover (B-Hb, CRP, kreatinin, celiakiserologi, F-kalprotektin, F-PCR/odling) samt Clostridioides difficile (tidigare Clostridium difficile)-analys.
Den grundläggande utredningen bör i allmänhet genomföras inom två veckor från patientens första vårdbesök relaterat till utredning av misstänkt IBD. Utifrån klinisk bild och differentialdiagnostiska överväganden kan ytterligare utredning såsom bilddiagnostik vara indicerad.
Misstanke om IBD kvarstår om patienten uppfyller kombinationen av följande symtom och kriterier:
Patienten har minst ett av nedanstående symtom:
- diarré
- tenesmer eller intervallsmärtor i buken
- synligt blod i avföringen.
Minst ett av följande kriterier uppfylls:
- inflammation i rektum vid rektoskopi
- F-kalprotektin >150 mg/kg. Nivån kan behöva anpassas utifrån metod för analys, se Equalis rekommendationer
- förtjockad tarmvägg med kontrastuppladdning som påvisas genom en bilddiagnostisk undersökning.
Andra orsaker till ovan nämnda kombination av symtom och kriterier som till exempel infektiös enterit, irritable bowel syndrome (IBS), läkemedelsbiverkan (NSAID), celiaki och kolorektalcancer ska beaktas innan ingång i vårdförloppet sker.
Utgång ur vårdförloppet
Utgång ur påbörjat vårdförlopp kan ske på något av följande sätt:
- Diagnos IBD kan inte fastställas efter genomgången utredning.
- Patienten har genomgått uppföljningsbesök ett år efter fastställd diagnos.
Flödesschema och åtgärder
Flödesschemat är en grafisk översikt av de åtgärder som ingår i vårdförloppet. Beskrivning i text finns i åtgärdsbeskrivningen.
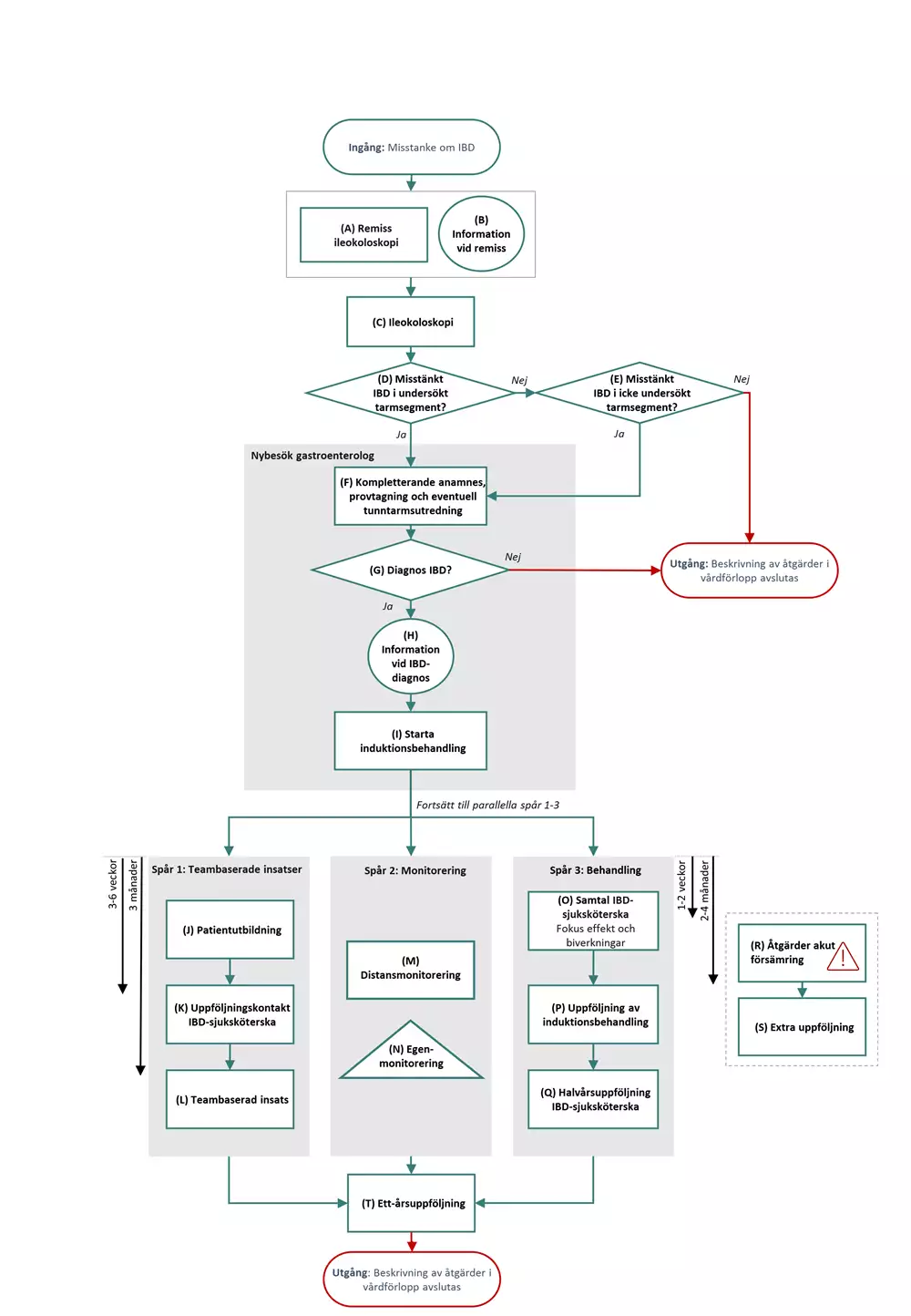
Vårdförloppets åtgärder
Här beskrivs de åtgärder som ingår i vårdförloppet.
Patientmedverkan och kommunikation
Personcentrering och patientkontrakt
Personcentrering är beaktat i ovan beskrivna åtgärder. Utöver detta är nedanstående viktigt att lyfta fram.
Om patienten har vårdplaner för flera hälsotillstånd bör den vårdplan som rör patientens IBD harmonisera med det övergripande patientkontraktet.
Läkemedelsbehandling vid inflammatorisk tarmsjukdom bör ges enligt en målstyrd behandlingsstrategi (treat to target). Det är viktigt att förklara för patienten, brukaren och närstående hur behandlingsstrategin bidrar till att förverkliga det som är viktigt för individen i syfte att öka patientens vilja att följa den överenskomna läkemedelsbehandlingen.
Vårdplanen kan exempelvis innehålla
- diagnos och utbredning
- var patienten bör vända sig med sina problem som rör IBD
- tydlig information kring hur rutiner ser ut för intyg och receptförnyelser
- mål med kontroller och behandling utifrån överenskomna mål
- tider för undersökningar och behandlingar samt en beskrivning av när olika åtgärder ska ske
- stöd, råd och åtgärder under behandling samt hjälp med bedömning av symtom
- svar på praktiska frågor och på vad patienten kan göra själv i sin egenvård
- information om patientens rättigheter
- tydlig information kring hur den fortsatta uppföljningen ser ut.
Stöd och information för patient och närstående
Utmaningar och mål
Patientens utmaningar
Utifrån patienters och närståendes erfarenheter har följande övergripande utmaningar identifierats:
- utdragen utredning
- bristande information och samordning
- bristande delaktighet
- tar lång tid att återfå livskvalitet.
Nulägesbeskrivning av patienters erfarenheter
Bilden nedan är en grafisk presentation av i nuläget vanligt förekommande erfarenheter av hälso- och sjukvården vuxna personer med IBD.
- I kolumn 1 beskrivs identifierade positiva och negativa patientupplevelser.
- I kolumn 2 anges för patienten vanligt förekommande aktiviteter och åtgärder.
- I kolumn 3 beskrivs vårdens vanligt förekommande aktiviteter och åtgärder.
- I kolumn 4 beskrivs huvudsakliga utmaningar som patienterna möter. Vårdförloppet är utformat för att adressera dessa utmaningar som även avspeglas i vårdförloppets mål och indikatorer.

Vårdförloppets mål
Det övergripande målet för vårdförlopp IBD är att uppnå God vård. Med det avses en säker, personcentrerad, effektiv och jämlik vård av hög kvalitet så att framtida funktionsnedsättningar och komplikationer kan undvikas och att bästa möjliga livskvalitet för patienten uppnås.(5)
Mål:
- Minska tiden från misstanke om IBD till diagnos och start av behandling.
- Öka andelen patienter som snabbt uppnår och bibehåller remission.
- Patienten och eventuellt närstående erbjuds information om aktuell sjukdom, behandling och aktuella vårdprocesser.
- Patienten och eventuellt närstående upplever delaktighet och tilltro till sin egen förmåga att hantera vården av sin sjukdom.
Kvalitetsuppföljning
Indikatorer för uppföljning
Indikatorerna nedan visar vilka indikatorer som avses följas i vårdförloppet. I bilagan längre ner finns mer information om uppföljning av detta vårdförlopp och dess indikatorer.
Läs mer om uppföljning av vårdförlopp under rubriken "Generellt om personcentrerade och sammanhållna vårdförlopp".
Resultatmått
Inflammationsaktivitet i tarmen (F-kalprotektin):
- Andel patienter som har F-kalprotektin < 250 mg/kg 12 månader efter diagnos
Blodvärde (B-Hb):
- Andel patienter med B-Hb > 120 g/L för kvinnor och > 130 g/L för män 12 månader efter diagnos
Sjukdomsaktivitet (PGA):
- Andel av patienterna som vårdgivaren bedömer ha sjukdomsaktivitet, Physician’s Global Assessment (PGA) som motsvarat remission (PGA = 0) 12 månader efter diagnos
Funktionsnedsättning:
- Andel av patienterna som uppger “ingen” eller “låg grad” av funktionsnedsättning enligt Short Health Scale (SHS) 12 månader efter diagnos
Tillgänglighet:
- Andel patienter som uppger “mycket bra” eller “ganska bra” tillgänglighet till IBD-vården 12 månader efter diagnos
Information:
- Andel patienter som uppger att de erhållit “mycket bra” eller “ganska bra” muntlig information 12 månader efter diagnos
Delaktighet:
- Andelen patienter som upplever lagom delaktighet 12 månader efter diagnos
Kontinuitet:
- Andel patienter som upplever att de har erbjudits önskad kontinuitet i vårdkontakterna
Processmått
- Andel patienter som erbjuds tid för ileokoloskopi inom 14 dagar från att remiss skrivits
- Andel patienter som har minst ett PGA registrerat första 12 månaderna efter diagnos
- Andel patienter som har minst ett B-Hb registrerat första 12 månaderna efter diagnos
- Andel patienter som har minst ett F- Kalprotektin registrerat första 12 månaderna efter diagnos
- Andel patienter som har minst en registrering avseende funktionsnedsättning enligt Short Health Scale (SHS) första 12 månaderna efter diagnos
- Andel patienter som har minst en registrering avseende uppfattning av tillgänglighet till IBD-vården första 12 månaderna efter diagnos
Kvalitetsregister
Nedanstående kvalitetsregister kan vara relevanta att registrera i under någon del av vårdförloppet (se även åtgärdsbeskrivningen) oavsett om de används för uppföljning av vårdförloppets indikatorer eller inte.
Sammanfattning av vårdförloppet
Inflammatorisk tarmsjukdom eller IBD (från den engelska termen inflammatory bowel disease) omfattar diagnoserna Crohns sjukdom, ulcerös kolit och oklassificerad inflammatorisk tarmsjukdom (IBD-U).
IBD förekommer hos knappt en procent av befolkningen. Sjukdomen debuterar oftast mellan 15 och 35 års ålder, inga avgörande könsskillnader har noterats.
Tidig diagnostik och behandling samt tät monitorering är avgörande för att minska risken för tarmfunktionsnedsättning och komplikationer av IBD.
Vårdförlopp IBD hos vuxna inleds vid misstanke om sjukdomen, fortsätter vid bekräftad diagnos och avslutas efter uppföljningsbesöket ett år efter att diagnosen fastställdes.
Målen med vårdförloppet är att
- minska tiden från misstanke om IBD till diagnos och start av behandling
- öka andelen patienter som snabbt uppnår och bibehåller remission
- patienten erbjuds information om aktuell sjukdom, behandling och aktuella vårdprocesser.
Långsiktigt syftar vårdförloppet även till att minska andelen patienter som utvecklar bestående tarmfunktionsnedsättning eller komplikationer av IBD.
För att följa upp vårdförloppet används bland annat indikatorer kopplade till sjukdomsaktivitet, funktionsnedsättning, patientdelaktighet, tillgänglighet och ledtider.
Generellt om personcentrerade och sammanhållna vårdförlopp
Om vårdförlopp
Personcentrerade och sammanhållna vårdförlopp syftar till att uppnå ökad jämlikhet, effektivitet och kvalitet i hälso- och sjukvården samt att skapa en mer välorganiserad och helhetsorienterad process för patienten.
Vårdförloppen utgår från tillförlitliga och aktuella kunskapsstöd och tas gemensamt fram av olika professioner inom regionernas nationella system för kunskapsstyrning.
I vårdförloppet beskrivs kortfattat vad som ska göras, i vilken ordning och när. Det beskriver en personcentrerad och sammanhållen vårdprocess som omfattar en hel eller en del av en vårdkedja. Åtgärderna kan individanpassas och inkluderar hur individens hälsa kan främjas.
Vårdförloppen avser minska oönskad variation och extra fokus riktas till det som inte fungerar i nuläget ur ett patientperspektiv. Det personcentrerade förhållnings- och arbetssättet konkretiseras genom patientkontrakt som tillämpas i vårdförloppen.
Den primära målgruppen för kunskapsstödet är hälso- och sjukvårdspersonal som ska få stöd i samband med vårdmötet. Avsnitten som rör utmaningar, mål och uppföljning av vårdförloppet är främst avsedda att användas tillsammans med beskrivningen av vårdförloppet vid införande, verksamhetsutveckling och uppföljning. De riktar sig därmed till en bredare målgrupp.
Om personcentrering
Ett personcentrerat förhållnings- och arbetssätt konkretiseras genom patientkontrakt, som är en gemensam överenskommelse mellan vården och patienten om fortsatt vård och behandling.
Patientkontraktet utgår från patienters och närståendes behov, resurser och erfarenheter av hälso- och sjukvård och innebär att en eller flera fasta vårdkontakter utses samt att det framgår vad vården tar ansvar för och vad patienten kan göra själv.
Patientkontrakt kan göras vid flera tillfällen, relaterat till patientens hälsotillstånd.
Mer information finns på SKR:s webbsida om patientkontrakt.
Om kvalitetsuppföljning
Vårdförloppen innehåller indikatorer för att följa upp i vilken grad patienten har fått vård enligt vårdförloppet. Befintliga källor används i den mån det går, men målsättningen är att strukturerad vårdinformation ska utgöra grunden för kvalitetsuppföljningen. Kvalitetsuppföljningen ska så stor utsträckning som möjligt baseras på information som är relevant för vården av patienten.
Vårdförloppets mål och åtgärder följs upp genom resultat- och processmått, vilket skapar förutsättningar för ett kontinuerligt förbättringsarbete.
För detaljerad information om hur indikatorerna beräknas, hänvisas till webbplatsen Kvalitetsindikatorkatalog där kompletta specifikationer publiceras i takt med att de är genomarbetade. Där beskrivs och motiveras också de valda indikatorerna.
Indikatorerna redovisas på Vården i siffror vartefter data finns tillgängligt. Data redovisas könsuppdelat och totalt, och för både region- och enhetsnivå när det är möjligt och relevant.
Relaterad information
Kunskapsunderlaget för vårdförloppet baseras på vårdprogrammet för IBD som utarbetats parallellt utifrån internationella och nationella riktlinjer.
Sådana har inhämtats från European Crohns and Colitis Organization (ECCO) - European Society of Gastrointestinal and Abdominal Radiology (ESGAR), ett europeiskt samarbete mellan 17 europeiska länder som ämnar förbättra vården för patienter med IBD i alla dess aspekter genom internationella riktlinjer för praktik, utbildning, forskning och samarbete inom IBD-området.
Även riktlinjer från European Society for Clinical Nutrition and Metabolism (ESPEN), American Gastroentrology Association (AGA), American College of Gastroenterology (ACG), British Society of Gastroenterogy (BSG), European Society of Pathology (ESP) och Svensk förening för Patologi (SvFP) har beaktats.
Inom Svensk Gastroenterologisk Förening (SGF) finns rekommendationer och riktlinjer gällande akut omhändertagande av patienter med IBD, medicinsk och kirurgisk behandling av patienter med IBD, koloskopiövervakning, IBD hos gravida samt nutrition hos patienter med IBD.
Vidare finns lokala riktlinjer för enskilda verksamheter och regioner som tillsammans med de internationella och nationella riktlinjerna utgör kunskapsunderlag för vårdförlopp IBD.
Ta del av mer detaljerad information om hur kunskapsunderlag inhämtats och använts i kunskapsstödet Vårdprogram för vuxna med IBD.
Kompletterande underlag
Konsekvensbeskrivning
Arbetsgruppens medlemmar
Bilagor
(1) Zhulina Y, Udumyan R, Henriksson I, Tysk C, Montgomery S, Halfvarson J. Temporal trends in non-stricturing and non-penetrating behaviour at diagnosis of Crohn's disease in Orebro, Sweden: a population-based retrospective study. J Crohns Colitis. 2014;8(12):1653-60
(2) Eriksson C, Cao Y, Rundquist S, Zhulina Y, Henriksson I, Montgomery S, et al. Changes in medical management and colectomy rates: a population-based cohort study on the epidemiology and natural history of ulcerative colitis in Orebro, Sweden, 1963-2010. Aliment Pharmacol Ther. 2017;46(8):748-57
(3) Maaser C, Sturm A, Vavricka SR, Kucharzik T, Fiorino G, Annese V, et al. ECCO-ESGAR Guideline for Diagnostic Assessment in IBD Part 1: Initial diagnosis, monitoring of known IBD, detection of complications. J Crohns Colitis. 2019;13(2):144-64
(4) Turner D, Ricciuto A, Lewis A, D'Amico F, Dhaliwal J, Griffiths AM, et al. STRIDE-II: An Update on the Selecting Therapeutic Targets in Inflammatory Bowel Disease (STRIDE) Initiative of the International Organization for the Study of IBD (IOIBD): Determining Therapeutic Goals for Treat-to-Target strategies in IBD. Gastroenterology. 2021;160(5):1570-83
(5) Nationella indikatorer för God vård www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/nationella-riktlinjer/2009-11-5.pdf">https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/nationella-riktlinjer/2009-11-5.pdf Socialstyrelsen; 2009

