Palliativ vård
Palliativ vård
Omfattning av kunskapsstödet
Vårdförloppet inleds vid misstanke om palliativa vårdbehov hos patienter med en eller flera livshotande sjukdomar, det vill säga att sjukdomen/sjukdomarna kan leda till döden inom veckor, månader eller år.
Vårdförloppet avslutas när patienten dör och närstående erbjudits efterlevandesamtal eller när behov av palliativ vård upphör.
En fullständig beskrivning av kriterier för omfattning finns under rubriken Ingång och utgång.
Vårdnivå och samverkan
Vårdförloppet gäller oavsett diagnos, ålder, bostadsort, vårdform och förväntad livslängd. All personal inom såväl regional som kommunal verksamhet som vårdar patienter med livshotande sjukdomar förväntas ha god kunskap och kompetens inom allmän palliativ vård. Vid behov (se exempel på när specialiserad palliativ vård kan behövas i åtgärdstabellen, åtgärd C) utfärdas remiss till specialiserad palliativ enhet.
Relaterade kunskapsstöd
Om hälsotillståndet
Definition
Palliativ vård innebär att lindra lidande och främja livskvalitet för patienter med en eller flera livshotande sjukdomar. Detta sker under beaktande av fysiska, psykiska, sociala och existentiella behov. I vården ingår även stöd till patientens närstående.
Det palliativa förhållningssättet kännetecknas av en helhetssyn på människan genom att stödja individen att leva med värdighet och med största möjliga välbefinnande till livets slut (1) .
Förhållningssättet bygger på WHO:s definition av palliativ vård genom att förebygga och lindra lidande genom tidig upptäckt, noggrann analys och behandling av smärta samt andra fysiska, psykiska, sociala och existentiella symtom (2) .
Det palliativa förhållningssättet är ofta tillämpligt även i tidiga skeden av kronisk eller obotlig sjukdom, parallellt med behandling som syftar till att förlänga livet eller åtgärda akuta tillstånd, i dokumentet benämnt som tidig palliativ fas.
WHO:s definition av palliativ vård har nyligen kompletterats med en utvidgad definition som utarbetats av International Association for Hospice & Palliative Care, IAHPC. Den senare fokuserar på allvarligt lidande hos en person med svår sjukdom (3) .
Enligt Socialstyrelsens definition är målgruppen för palliativ vård patienter med progressiv, obotlig sjukdom. Denna definition riskerar dock att exkludera delar av målgruppen för palliativ vård, därför definieras målgruppen för vårdförloppet med stöd av WHO:s definition och kriterier enligt Ingång i vårdförloppet:
'patienter med en eller flera livshotande sjukdomar, det vill säga att sjukdomen/sjukdomarna kan leda till döden inom veckor, månader eller år.'
Med allmän palliativ vård avses vård som ges till patienter vars behov kan tillgodoses av personal med grundläggande kompetens inom palliativ vård inom såväl öppen som sluten vård i både kommunal och regional regi.
Med specialiserad palliativ vård avses vård som ges till patienter med komplexa symtom eller vars livssituation medför särskilda behov, och som utförs av ett multiprofessionellt team med särskild kunskap och kompetens i palliativ vård (1) .
Palliativ vård kan också beskrivas med den palliativa vårdens så kallade fyra hörnstenar (4) .
Dessa utgår från WHO:s definition av palliativ vård och människovärdesprincipen. De fyra hörnstenarna kan sammanfattas på följande sätt:
- symtomlindring i vid bemärkelse
- samarbete av ett mångprofessionellt team
- kommunikation och relation i syfte att främja patientens livskvalitet
- stöd till de närstående under sjukdomen och efter dödsfallet.
Förekomst
I Sverige dör årligen i genomsnitt drygt 90 000 personer, ungefär en procent av befolkningen. Av dessa möter uppskattningsvis 80 procent en förväntad död, det vill säga dör i sviterna av en eller flera kroniska sjukdomar.
Vid förväntad död finns alltid ett större eller mindre behov av palliativ vård varav de flestas behov förväntas kunna tillgodoses i den allmänna palliativa vården. Det innebär att drygt 70 000 personer per år under kortare eller längre tid har behov av vårdåtgärder som kan rubriceras som palliativ vård.
Årligen dör 500–600 barn före 18 års ålder, de flesta under sitt första levnadsår.
25 procent av alla som dör under ett år, cirka 22 000 personer, beräknas ha behov av specialiserad palliativ vård (5) (6) .
Behov av specialiserad palliativ vård kan i vissa fall tillgodoses inom allmän palliativ vård genom stöd av ett specialiserat palliativt konsultteam. När detta inte räcker, behövs specialiserad palliativ hemsjukvård och specialiserad palliativ sluten vård (7) .
Andelen patienter som dog 2020 med någon form av stöd från den specialiserade palliativa vården varierade mellan 10,5–25,8 procent i de olika länen (8) .
Samsjuklighet
Cancersjukdomar är fortfarande den största diagnosgruppen inom den specialiserade palliativa vården.
Nästan 80 procent av de som dog 2020 inom specialiserad palliativ vård avled på grund av cancersjukdom (8) (9) .
Svenska studier med data från Svenska palliativregistret konstaterar att patienter med till exempel hjärtsvikt och kroniskt obstruktiv lungsjukdom (KOL) inte får tillgång till specialiserad palliativ vård i samma omfattning som patienter med cancersjukdom.
Det konstateras att patienter med till exempel hjärtsvikt och demenssjukdomar riskerar att få sämre palliativ vård i livets slutskede än patienter med cancer trots likartad symtombild (10) (11) (12) (13) (14) (15) .
Sjukdomsförlopp
Palliativ vård har högsta prioritet enligt prioriteringsutredningen SOU 1995:5. Ändå har upprepade publikationer från Socialstyrelsen, Svenska palliativregistrets årsrapporter samt ett flertal svenska studier konstaterat att tillgången till palliativ vård är för låg i förhållande till behoven samt att vården är ojämlik och i allt för stor utsträckning relaterad till bostadsort, diagnos och ålder, inte patientens faktiska symtombild (8) (16) (17) (18) .
Kvaliteten på palliativ vård i livets slutskede är ojämn (8) . Resultaten avseende Socialstyrelsens kvalitetsindikatorer för palliativ vård i livets slutskede når inte upp till angivna målnivåer (18) .
Ingång och utgång
Ingång i vårdförloppet
Ingång i vårdförloppet sker vid misstanke om palliativa vårdbehov hos patient med en eller flera livshotande sjukdomar, det vill säga att sjukdomen/sjukdomarna kan leda till döden inom veckor, månader eller år. Det kan ske samtidigt som patienten får eller utreds för diagnosspecifik livsförlängande behandling (19) .
För att identifiera vuxna patienter med palliativa vårdbehov kan Supportive and palliative care indicator tool, SPICT (20) (se länk nedan) eller den så kallade Surprise question (Skulle jag bli förvånad om patienten dör inom närmaste året?) (21) användas som stöd.
Misstanke om att en patient har palliativa vårdbehov kan föreligga vid ett eller flera av nedanstående kriterier:
- successivt försämrat allmäntillstånd trots fortsatt livsförlängande behandling
- behov av vila mer än 50 procent av vaken tid, WHO performance status 3–4 (se länk nedan)
- upprepade oplanerade vårdtillfällen på sjukhus utan klinisk förbättring
- ofrivillig viktnedgång
- otillräcklig symtomlindring
- påtaglig oro, ångest eller stress hos patienten eller närstående
- täta infektionsepisoder som kräver behandling
- förväntad snabb utveckling av besvärande symtom.
För att bedöma barns palliativa vårdbehov bör de fem grundförutsättningarna beskrivna av Benini F. m.fl. användas, se tabell 2 i artikeln (22) .
Utgång ur vårdförloppet
Utgång ur påbörjat vårdförlopp kan ske på något av följande sätt:
- patienten dör och efterlevandesamtal har erbjudits där närståendes behov av stöd har fångats upp
- behov av palliativ vård föreligger inte (längre). Bedömning sker av läkare och i samråd med patienten.
Flödesschema och åtgärder
Flödesschemat är en grafisk översikt av de åtgärder som ingår i vårdförloppet. Beskrivning i text finns i åtgärdsbeskrivningen.
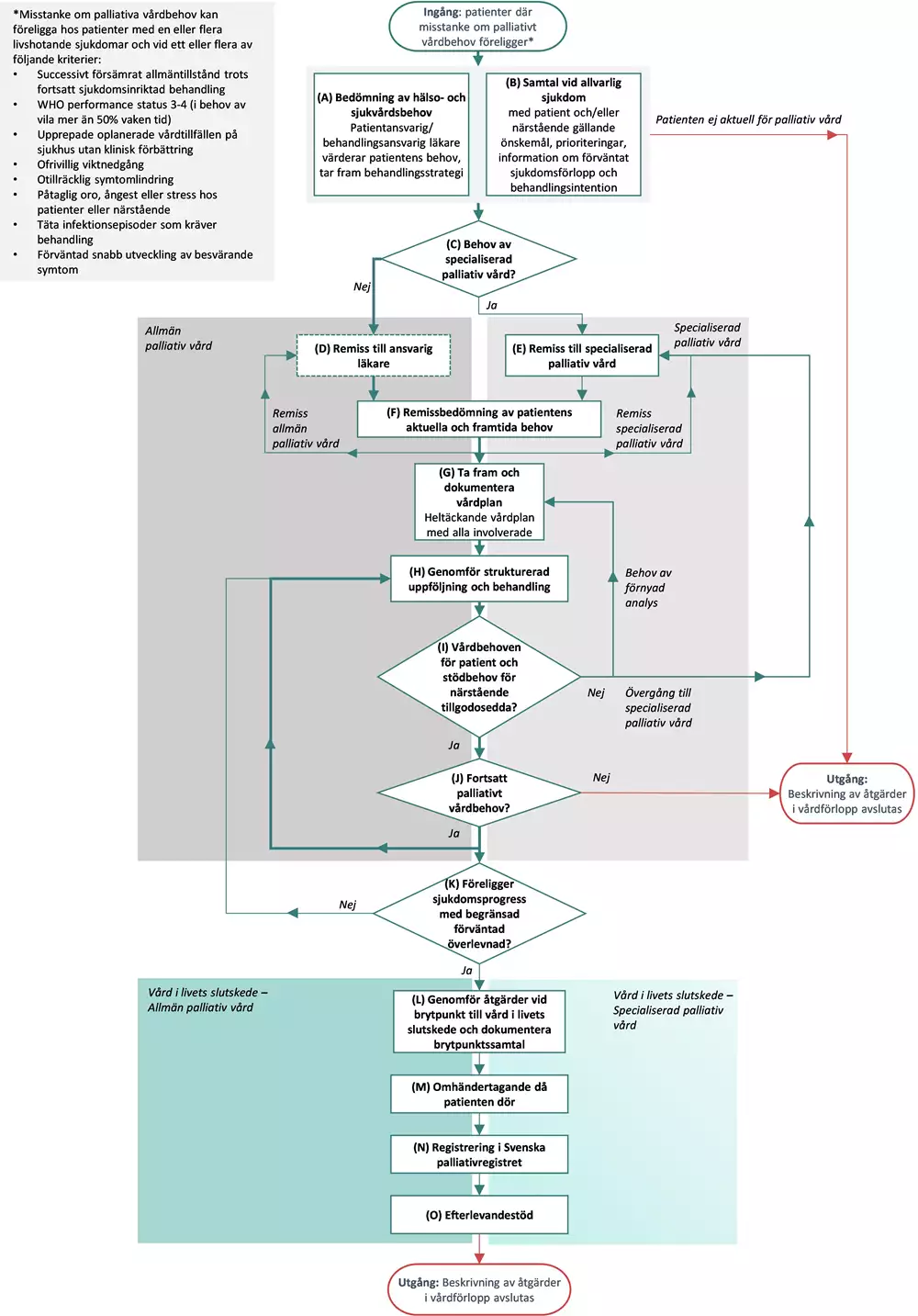
Vårdförloppets åtgärder
Här beskrivs de åtgärder som ingår i vårdförloppet.
Vårdförloppets åtgärder baseras främst på riktlinjer från Socialstyrelsen (23) , Nationella vårdprogrammen palliativ vård för vuxna respektive barn och Vårdhandboken. Patientens åtgärder kan även inkludera närståendes åtgärder med patientens samtycke. Vården ska särskilt beakta barns rättigheter såväl som patient som närstående (24) .
Patientmedverkan och kommunikation
Personcentrering och patientkontrakt
Personcentrering är beaktat i ovan beskrivna åtgärder. Utöver detta är nedanstående viktigt att lyfta fram.
Personcentrering förstärks och konkretiseras genom en aktiv och kontinuerlig dialog mellan patienten, eventuella närstående, förmyndare samt vård- och omsorgsgivaren.
I enlighet med intentionen i patientkontraktet lyfts och dokumenteras överenskomna åtgärder, inklusive de som patienten själv kan utföra, i en personcentrerad vårdplan som utformas multiprofessionellt.
De överenskomna åtgärderna dokumenteras och görs tillgängliga för samtliga vårdgivare. I överenskommelse med patienten följer eventuella närstående och/eller förmyndare om möjligt överenskomna åtgärder i vårdplanen, och har även strategier för att tidigt upptäcka en akut försämring av patientens tillstånd.
I enlighet med patientkontraktets övriga delar får de också vägledning om när och till vilken vårdnivå patienten kan vända sig vid en sådan försämring. En läkare ska utses som fast vårdkontakt.
Patienten, eventuella närstående och/eller förmyndare erbjuds information och ges även möjlighet till diskussion med syfte att öka patientens förståelse för sitt tillstånd. Det sker med beaktande av patientens autonomi, det vill säga rätten att själv besluta om närstående får informeras och involveras.
På detta sätt ökas patientens, närståendes och förmyndares kunskap och motivation att vara delaktiga i vårdprocessen. Barn och ungdomars behov beaktas särskilt.
Medverkan vid utredning och behandling
När den palliativa vården inleds kartläggs patientens relationer i samverkan med patienten och/eller eventuella närstående, och/eller förmyndare i syfte att säkerställa patientens önskemål, egna resurser och behov under vårdprocessen.
Patientens åtgärder kan även inkludera närståendes åtgärder med patientens samtycke. Vården ska särskilt beakta barns rättigheter såväl som patient som närstående (30) .
Medverkan vid uppföljning
Under den fortsatta uppföljningen är det viktigt att vara lyhörd för patientens egna värderingar, önskemål, resurser och behov, vilka kan ändras med tiden.
Patienten behöver kontinuerligt erbjudas individuellt utformad information kring olika behandlingsalternativ och hur de kan påverka vardag och välbefinnande, vilket gör att patienten bättre kan medverka och värdera behandlingsalternativ.
I livets slutskede ingår även samtal om önskemål avseende plats för fortsatt vård och om så önskas omhändertagande efter det att patienten har dött.
Stöd och information för patient och närstående
Utmaningar och mål
Patientens utmaningar
Utifrån patienters och närståendes erfarenheter har följande övergripande utmaningar identifierats:
- patienter som behöver palliativ vård erbjuds inte alltid detta
- skillnader i vilka åtgärder som erbjuds de patienter som har palliativ vård
- varierande kvalitet på de åtgärder som erbjuds inom palliativ vård
- bristande samverkan mellan involverade organisationer.
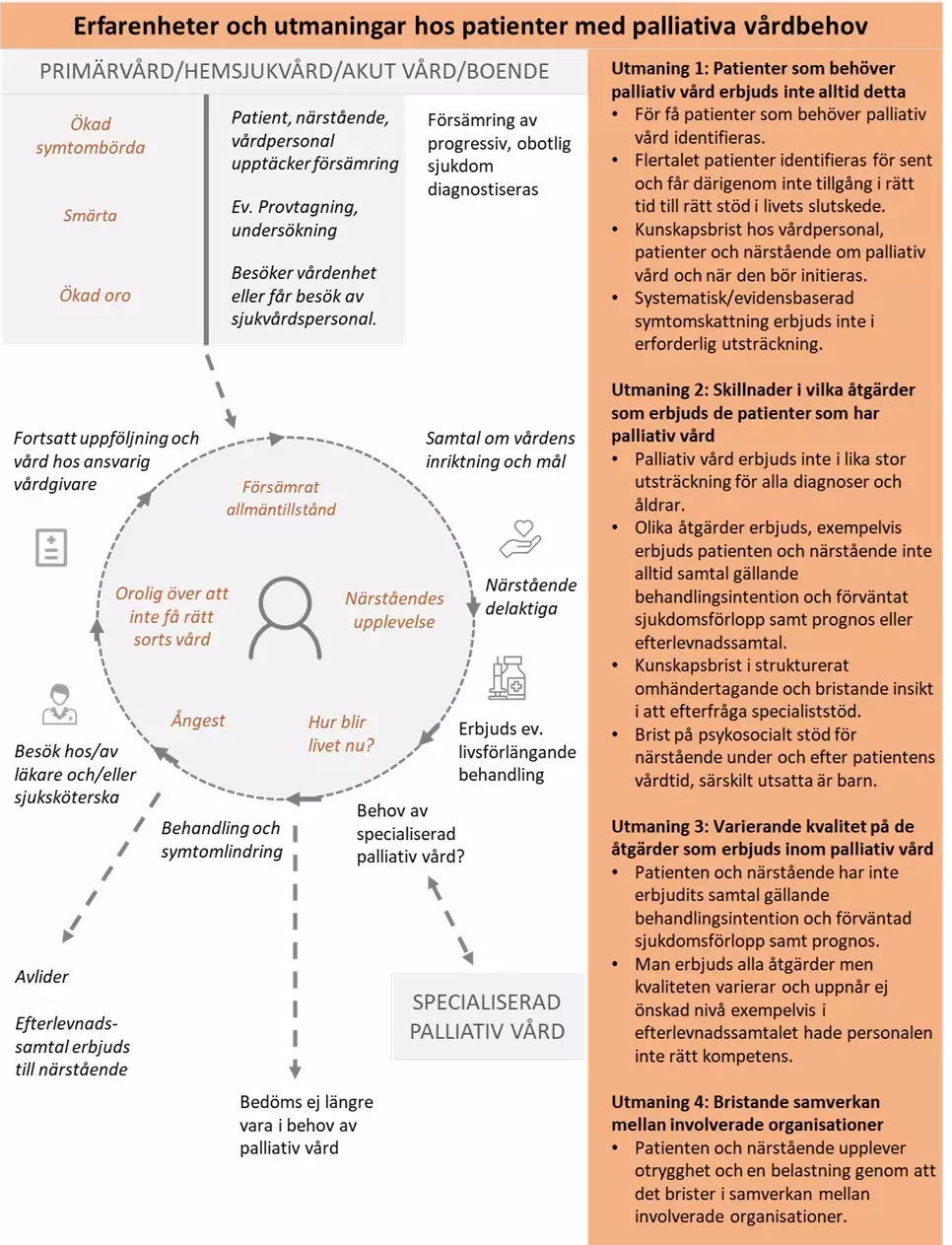
Nulägesbeskrivning av patienters erfarenheter
Bilden nedan är en grafisk presentation av i nuläget vanligt förekommande erfarenheter av hälso- och sjukvården hos personer som får palliativ vård.
- I kolumn 1 beskrivs identifierade positiva och negativa patientupplevelser.
- I kolumn 2 anges för patienten vanligt förekommande aktiviteter och åtgärder.
- I kolumn 3 beskrivs vårdens vanligt förekommande aktiviteter och åtgärder.
- I kolumn 4 beskrivs huvudsakliga utmaningar som patienterna möter. Vårdförloppet är utformat för att adressera dessa utmaningar som även avspeglas i vårdförloppets mål och indikatorer.
Vårdförloppets mål
Övergripande mål med vårdförloppet är ökad jämlikhet och kvalitet i den palliativa vården genom att
- identifiera patienter med palliativa vårdbehov i tid och med rätt kompetens, samt att använda sig av ett palliativt förhållningssätt till patienter och närstående
- säkra tillgång till specialiserad palliativ vård i de fall behov föreligger
- erbjuda berörda patienter och närstående (med patientens medgivande) samtal vid allvarlig sjukdom gällande önskemål, prioriteringar, information om förväntat sjukdomsförlopp och behandlingsintention
- erbjuda berörda patienter regelbunden systematisk och evidensbaserad symtomskattning
- i samråd med patienten ta fram och regelbundet uppdatera vårdplan för omvårdnad, medicinska behov och rehabilitering utifrån patientens och närståendes aktuella behov
- i samråd med patienten samla erforderlig kompetens i ett multiprofessionellt team runt patienten utifrån dennes behov och verka för tydlig samverkan i vårdkedjan. Patienten och närstående ska alltid veta vart de ska vända sig.
Kvalitetsuppföljning
Indikatorer för uppföljning
Indikatorerna nedan visar vilka indikatorer som avses följas i vårdförloppet. I bilagan längre ner finns mer information om uppföljning av detta vårdförlopp och dess indikatorer.
Läs mer om uppföljning av vårdförlopp under rubriken "Generellt om personcentrerade och sammanhållna vårdförlopp".
Processmått
- Andel patienter med misstänkt palliativt vårdbehov och som erbjuds samtal vid allvarlig sjukdom
- andel patienter med palliativa vårdbehov som symtomskattas med ett strukturerat skattningsinstrument, till exempel IPOS, ESAS eller Abbey Pain Scale
- andel patienter med palliativa vårdbehov som har en dokumenterad vårdplan för den palliativa vården
- andel patienter med palliativa vårdbehov som har ordinerade vid-behovsläkemedel mot förväntade symtomgenombrott
- Andel patienter med palliativa vårdbehov som har dokumenterad munhälsobedömning
- Andel patienter med palliativa vårdbehov som erhåller samtal vid allvarlig sjukdom
- Andel patienter med palliativa vårdbehov där brytpunktssamtal till vård i livets slutskede har genomförts
- Registreringsgrad i Svenska palliativregistret
Kvalitetsunderlag
På webbplatsen Kunskapsstyrning och hälso- och sjukvård finns ett kvalitetsunderlag med förslag för utveckling av den palliativa vårdens struktur, organisation och tillgänglighet.
Kvalitetsregister
Nedanstående kvalitetsregister är relevant att registrera i under någon del av vårdförloppet (se även åtgärdsbeskrivningen) oavsett om det används för uppföljning av vårdförloppets indikatorer eller inte.
Sammanfattning av vårdförloppet
Palliativ vård innebär att lindra lidande och främja livskvalitet för patienter med en eller flera livshotande sjukdomar. Detta sker under beaktande av fysiska, psykiska, sociala och existentiella behov. I vården ingår även stöd till patientens närstående.
Att använda sig av ett palliativt förhållningssätt tidigare i sjukdomsförloppet parallellt med eventuell livsförlängande behandling har visat sig vara till fördel för patienter, närstående och vårdpersonal.
I de flesta fall kan patientens palliativa behov tillgodoses av personal med grundläggande kompetens i palliativ vård (allmän palliativ vård).
Det innebär att vårdförloppet är relevant för ett stort antal vårdgivare inom såväl öppen som sluten vård i både kommunal och regional regi.
Vårdförloppet gäller för samtliga vårdgivare som vårdar patienter med en eller flera livshotande sjukdomar det vill säga en eller flera sjukdomar som kan leda till döden inom veckor, månader eller år.
Vårdförloppet gäller oavsett diagnos, ålder, bostadsort, vårdform och förväntad livslängd.
Patienter med mer komplexa behov kan vara i behov av specialiserad palliativ vård. Utifrån individuell bedömning kan team med specialistkompetens inom palliativ vård stötta övriga vårdgivare genom konsultation eller själva överta ansvaret för patientens palliativa vård.
I nuläget finns det omotiverade skillnader med ojämn tillgång till palliativ vård såväl geografiskt som diagnosmässigt. Trots att palliativ vård har tilldelats högsta prioritet av Socialstyrelsens prioriteringsutredning redan 1995 visar alla fortsatta undersökningar att tillgången till palliativ vård är för låg i jämförelse med behoven.
Vårdförloppet omfattar åtgärder från att det finns misstanke om palliativa vårdbehov till dess att patienten dör och närstående erbjudits efterlevandesamtal eller när behov av palliativ vård upphör.
Övergripande mål med vårdförloppet är att oavsett patientens diagnos, ålder, bostadsort, vårdform och förväntad livslängd, öka jämlikhet och kvalitet genom att:
- öka kunskapen om att identifiera patienter med palliativa vårdbehov
- erbjuda berörda patienter och närstående (med patientens medgivande) samtal vid allvarlig sjukdom gällande önskemål, prioriteringar, information om förväntat sjukdomsförlopp och behandlingsintention
- kunna handlägga vanligt förekommande fysiska, psykiska, sociala och existentiella behov
Dessa åtgärder förväntas öka andelen patienter som får tillgång till bättre palliativ vård.
Generellt om personcentrerade och sammanhållna vårdförlopp
Om vårdförlopp
Personcentrerade och sammanhållna vårdförlopp syftar till att uppnå ökad jämlikhet, effektivitet och kvalitet i hälso- och sjukvården samt att skapa en mer välorganiserad och helhetsorienterad process för patienten.
Vårdförloppen utgår från tillförlitliga och aktuella kunskapsstöd och tas gemensamt fram av olika professioner inom regionernas nationella system för kunskapsstyrning.
I vårdförloppet beskrivs kortfattat vad som ska göras, i vilken ordning och när. Det beskriver en personcentrerad och sammanhållen vårdprocess som omfattar en hel eller en del av en vårdkedja. Åtgärderna kan individanpassas och inkluderar hur individens hälsa kan främjas.
Vårdförloppen avser minska oönskad variation och extra fokus riktas till det som inte fungerar i nuläget ur ett patientperspektiv. Det personcentrerade förhållnings- och arbetssättet konkretiseras genom patientkontrakt som tillämpas i vårdförloppen.
Den primära målgruppen för kunskapsstödet är hälso- och sjukvårdspersonal som ska få stöd i samband med vårdmötet. Avsnitten som rör utmaningar, mål och uppföljning av vårdförloppet är främst avsedda att användas tillsammans med beskrivningen av vårdförloppet vid införande, verksamhetsutveckling och uppföljning. De riktar sig därmed till en bredare målgrupp.
Om personcentrering
Ett personcentrerat förhållnings- och arbetssätt konkretiseras genom patientkontrakt, som är en gemensam överenskommelse mellan vården och patienten om fortsatt vård och behandling.
Patientkontraktet utgår från patientens och närståendes behov, resurser och erfarenheter av hälso- och sjukvård och innebär att en eller flera fasta vårdkontakter utses samt att det framgår vad vården tar ansvar för och vad patienten kan göra själv.
Patientkontrakt kan göras vid flera tillfällen, relaterat till patientens hälsotillstånd.
Mer information finns på SKR:s webbsida om patientkontrakt.
Om kvalitetsuppföljning
Vårdförloppen innehåller indikatorer för att följa upp i vilken grad patienten har fått vård enligt vårdförloppet. Befintliga källor används i den mån det går, men målsättningen är att strukturerad vårdinformation ska utgöra grunden för kvalitetsuppföljningen. Kvalitetsuppföljningen ska så stor utsträckning som möjligt baseras på information som är relevant för vården av patienten.
Vårdförloppets mål och åtgärder följs upp genom resultat- och processmått, vilket skapar förutsättningar för ett kontinuerligt förbättringsarbete.
För detaljerad information om hur indikatorerna beräknas, hänvisas till webbplatsen Kvalitetsindikatorkatalog där kompletta specifikationer publiceras i takt med att de är genomarbetade. Där beskrivs och motiveras också de valda indikatorerna.
Indikatorerna redovisas på Vården i siffror vartefter data finns tillgängligt. Data redovisas könsuppdelat och totalt, och för både region- och enhetsnivå när det är möjligt och relevant.
Relaterad information
Vårdförloppets åtgärder baseras främst på riktlinjer från Socialstyrelsen, Nationella vårdprogrammen palliativ vård för vuxna respektive barn och Vårdhandboken. Nationella vårdplanen som är framtagen på Palliativt utvecklingscentrum i Lund har beaktats i utformningen av vårdförloppet.
Kompletterande underlag
Konsekvensbeskrivning
Arbetsgruppens medlemmar
Bilagor
(1) Socialstyrelsen, Palliativ vård - förtydligande och konkretisering av begrepp, Artikelnummer 2018-8-6, Publicerad www.socialstyrelsen.se, augusti 2018
(2) Nationella rådet för palliativ vård (NRPV). Palliativ vård – vad är det? [internet]. U.å. availabel at: www.nrpv.se/om-nrpv/vad-ar-palliativ-vard/
(3) International association for hospice & palliative care (IAHPC). Consensus-based definition of palliative care [internet]. 2019: available at: https://hospicecare.com/what-we-do/projects/consensus-based-definition-of-palliative-care/definition/
(4) Statens offentliga utredningar (SOU 2001:6) Döden angår oss alla – Värdig vård vid livets slut. Stockholm: Socialdepartementet
(5) Addington-Hall et al. Specialist palliative care in nonmalignant disease. Palliative Med. 1998;12: 417. doi: 10.1191/026921698676924076
(6) Ostgathe et al. Identifying the need for specialized palliative care in adult cancer patients. BMC Cancer. 2019;19:646. doi:10.1186/s12885-019-5809-8
(7) Brown et al. How are physicians delivering palliative care? A population retrospective cohort study describing the mix of generalist and specialist palliative care models in the last year of life. Pall Med. 2018;32(8): 1334-1343. doi: 10.1177/0269216318780223
(8) Svenska palliativregistret. Årsrapport för Svenska palliativregistret 2020 [Internet]. Kalmar: Svenska palliativ registret. 2020. Availabel at: https://palliativregistret.se/media/ydvnookr/%C3%A5rsrapport-2020.pdf
(9) Socialstyrelsen. Dödsorsaksregistret [internet]. Stockholm; 2022 Availabel at: www.socialstyrelsen.se/statisk-och-data/register/dodsorsaksregistret/
(10) Ahmadi Z, Lundström S, Janson C, Strang P, Emtner M, Currow D, Ekström M. End of Life care in Oxygen-Dependent COPD and cancer: a National Population Based Study. Eur Respir J. 2015;46(4):1190-3. DOI: 10.1183/09031936.00035915
(11) Brännström M, Hägglund L, Fürst CJ, Boman K. Unequal care for dying patients in Sweden – A comparative registry study of deaths from heart disease and cancer. Eur J Cardiovascular Nurs. 2012 Dec;11(4):454-9. doi: 10.1016/j.ejcnurse.2011.06.007
(12) Martinsson L, Lundström S, Sundelöf J. Quality of end-of-life care in patients with dementia compared to patients with cancer: A population-based register study. PLoS One. 2018 Jul 30;13(7):e0201051. doi: 10.1371/journal.pone.0201051. eCollection 2018
(13) Eljas Ahlberg E, Axelsson B. End-of-life care in amytrophic lateral sclerosis: A comparative registry study. Acta Neurol Scand. 2020;00:1–8. Doi: 10.1111/ane.13370
(14) Henoch I, Ekberg-Jansson A, Löfdahl C-G, Strang P. Benefits, for patients with late stage chronic obstructive pulmonary disease, of being care for in specialized palliative care compared to hospital. A nationwide registerstudy. BMC palliative care. 2021;20(130). doi.org/10.1186/s12904-021-00826-y
(15) Årestedt K, Alvariza A, Boman K, et al. Symptom Relief and Palliative Care during the Last Week of Life among Patients with Heart Failure: A National Register Study. Journal of Palliativ Medicine. 2018; 21(3):361-367. doi: 10.1089/jpm.2017.0125
(16) Statens offentliga utredningar (SOU 1995:5). Vårdens svåra val. Stockholm; Socialdepartementet; 1995, uppdaterad 2015
(17) Socialstyrelsen. Nationella riktlinjerna - Målnivåer för palliativ vård i livets slutskede. Stockholm: Socialstyrelsen; 2017
(18) Socialstyrelsen. Nationella riktlinjer – Utvärdering 2016 - Palliativ vård i livets slutskede. Stockholm: Socialstyrelsen; 2016
(19) ElMokhallalati Y, Bradley SH, Chapman E, et al. . Identification of patients with potential palliative care needs: A systematic review of screening tools in primary care. Palliative Medicine: The Research Journal of the EAPC - A Multiprofessional Journal. 2020; 34(8):989-1005. doi:10.1177/0269216320929552
(20) Pham, L., Arnby, M. et al. (2020). Early integration of palliative care: translation, cross-cultural adaption and content validity of the Supportive and Palliative Care Indicators Tool in a Swedish healthcare context. Scandinavian Journal of Caring Sciences; 34(3), 762-771
(21) Mitchell GK, Senior HE, Rhee JJ, et al. Using intuition or a formal palliative care needs assessment screening process in general practice to predict death within 12 months: a randomised controlled trial. Palliat Med 2018; 32: 384–394
(22) Benini F. et al. International Standards for Pediatric Palliative Care: From IMPaCCT to GO-PPaCS. Journal of Pain and Symptom Management. 2022;63(5)529-543 doi.org/10.1016/j.jpainsymman.2021.12.031
(23) Socialstyrelsen. Nationella riktlinjer för Palliativ vård. Stockholm: Socialstyrelsen; 2013
(24) Hälso- och sjukvårdslag, 5 kap 7§ (SFS 2017:30). Stockholm: Socialdepartementet
(25) Homsi J, et al. Symptom evaluation in palliative medicine: patient report vs systematic assessment. Support Care Cancer. 2006;14(5):444. doi: 10.1007/s00520-005-0009-2
(26) Beck I, Olsson Möller U, Malmström M, Klarare A, Samuelsson H, Lundh Hagelin C, et al. Translation and cultural adaptation of the integrated palliative care outcome scale including cognitive interviewing with patients and staff. BMC Palliat Care 2017;16(49) DOI 10.1186/s12904-017-0232-x
(27) Bruera E, Kuehn N, Miller MJ, Selmser P, Macmillan K. The Edmonton Symptom Assessment System (ESAS): a simple method for the assessment of palliative care patients. J Palliat Care 1991;7:6–9
(28) Socialstyrelsen. Socialstyrelsens föreskrifter och allmänna råd om livsuppehållande behandling (SOSFS 2011:7). Stockholm: Socialstyrelsen;2020
(29) Bergman A-S, Hanson E. Barn som är anhöriga när förälder avlider. Kalmar: Nka Linnéuniversitet; 2014. Nka kunskapsöversikt 2014:1
(30) Lag om Förenta nationernas konvention om barnets rättighet (SFS 2018:1197). Stockholm: Socialdepartementet

