Hjärtsvikt
Hjärtsvikt
Omfattning av kunskapsstödet
Vårdförloppet inleds vid välgrundad misstanke om nydebuterad eller nyupptäckt hjärtsvikt hos en patient och avslutas om hjärtsvikt inte föreligger eller om patienten inte har behov av uppföljning för sin hjärtsvikt. Vårdförloppet omfattar därmed patienter med såväl nyupptäckt som kronisk hjärtsvikt.
En fullständig beskrivning av kriterier för omfattningen finns under rubriken Ingång och utgång.
Vårdnivå och samverkan
Vården av patienter med hjärtsvikt är organiserad på olika sätt i Sverige idag, många gånger på grund av skillnader i resurstillgång och geografiska avstånd. I vissa regioner sker remittering från primärvård till specialistanknutna hjärtsviktsmottagningar inom slutenvård för utredning och start av behandling för att sedan återremittera patienten för långtidsuppföljning. I andra regioner sköts större delen av vården i primärvården.
Hjärtsviktsvårdens organisation spelar en stor roll. Möjligheten till fast vårdkontakt och pålitliga kontaktvägar där patienten kan få hjälp när det behövs är centralt, liksom information och hjälp så att patienten kan tillägna sig den kunskap som önskas.
Relaterade kunskapsstöd
Om hälsotillståndet
Definition av hjärtsvikt
Hjärtsvikt betyder att hjärtat inte pumpar så mycket blod som kroppen behöver (nedsatt hjärtfunktion). Hjärtsvikt kan yttra sig som för låga blodflöden ut från hjärtat (nedsatt hjärtminutvolym) eller som blodstockning bakåt från en av eller båda hjärthalvorna (förhöjda fyllnadstryck). Det kan också vara en kombination av dessa problem. (1)
Definition av åtgärder
I avsnittet Vårdförloppets åtgärder används begreppen första linjens behandling, andra linjens behandling, hjärtsviktsmottagning och fysisk träning inom hjärtrehabilitering. Dessa begrepp definieras nedan.
Första linjens behandling vid HFrEF
Första linjens behandling omfattar för närvarande följande fyra läkemedelsgrupper: ACEhämmare (ACEI) eller angiotensin-receptorblockerare (ARB), betablockerare (BB), mineralkortikoid-receptorantagonist (MRA) samt natrium-glukos samtransportör-2- hämmare (SGLT2-hämmare). Angiotensinreceptorneprilysinhämmare (ARNI) kan i vissa fall väljas istället för ACEI eller ARB. Läkemedelsbehandling vid hjärtsvikt, LOK.
Behandlingen ska inledas med låga doser som titreras upp till måldos eller till den högsta dos som patienten tolererar. Därtill behöver många patienter tilläggsbehandling med vätskedrivande läkemedel (diuretika) och en del har också nytta av intravenös järnbehandling.
Behandling vid HFmrEF
Överväg att påbörja eller fortsätta samtliga läkemedel som används vid första linjens behandling vid HFrEF. Läkemedelsbehandling vid hjärtsvikt, LOK.
Läkemedelsbehandling vid HFpEF
SGLT2-hämmare bör övervägas vid HFpEF. I övrigt är det viktigt att behandla symptom och komorbiditeter. Läkemedelsbehandling vid hjärtsvikt, LOK.
Andra linjens behandling vid HFrEF
Om patientens symtom och funktionsförmåga inte förbättrats eller om den uppföljande ekokardiografiundersökningen visar en försämrad eller oförändrad bild som vid HFrEF, bör patienten, om hen bedöms ha nytta av det, remitteras till specialist för ställningstagande till andra linjens behandling (2).
De vanligaste frågeställningarna är då sviktpacemaker (CRT, Cardiac Resynchronization Therapy), inopererad defibrillator (ICD, Implantable Cardiac Defibrillator), ställningstagande till skifte från ACE-hämmare/ARB till angiotensinreceptorneprilysinhämmare (ARNI) och eventuellt tillägg av ivabradin.
Bortom detta bör frågan finnas i åtanke om ännu mer avancerad behandling som hjärttransplantation eller mekaniska pumpar för lämpliga patienter.
Hjärtsviktsmottagning
En hjärtsviktsmottagning definieras som en öppenvårdsverksamhet inom primärvård eller specialiserad vård där en eller flera sjuksköterskor med vidareutbildning inom hjärtsvikt och med delegering att dosjustera läkemedel ordinerade för hjärtsvikt, samt en eller flera medicinskt ansvariga läkare ingår.
Till samma verksamhet kan även andra professioner kopplas, såsom fysioterapeut, arbetsterapeut, dietist, kurator och psykolog.
Insättning och uppföljning av behandling vid hjärtsvikt förutsätter regelbundna kontakter, vilka blir täta initialt och vid försämring. Anpassad information och utbildning är en rättighet enligt Patientlagen såväl som en förutsättning för att vården ska lyckas (3).
Ett välfungerande teamarbete vid en hjärtsviktsmottagning där personalen lär känna patient och närstående, möjliggör en enkel kontaktväg och ett personcentrerat omhändertagande med upprättande av individuell vårdplan.
Det finns vetenskapligt stöd för att en sjuksköterskebaserad hjärtsviktsmottagning bättre uppnår optimal behandling och kan minska dödlighet vid hjärtsvikt. I bilaga A-E finns olika exempel på hur en hjärtsviktsmottagning kan organiseras framgångsrikt (4)(5)(6)(7)(8).
Fysisk träning inom hjärtrehabilitering
Fysisk träning inom hjärtrehabilitering är en evidensbaserad behandling som minskar återinläggning på sjukhus, förbättrar livskvalitet och fysisk kapacitet för både HFrEF och HFmrEF (9)(10)(11)(12).
Enligt ESC och AHA definieras hjärtrehabilitering som ett strukturerat uppföljnings- och behandlingsprogram som leds av ett multiprofessionellt team och som innehåller vissa standardiserade komponenter. Där individuellt anpassad och övervakad fysisk träning som föregås av pre-exercise screening, symtom begränsat arbetsprov och test av muskulär kapacitet beskrivs som en nyckelfaktor (13)(14)(15)(16).
I Nationella riktlinjer för hjärtsjukvård definieras fysisk träning inom hjärtrehabilitering som ”fysisk träning (konditions- och styrketräning) som är regelbunden, individanpassad och utformad av fysioterapeut med tillräcklig erfarenhet och kompetens inom specialiserad öppenvård inom hjärtrehabilitering” (16).
Definition avancerad hjärtsvikt
Vid avancerad hjärtsvikt har patienten ofta behov av tätare och mer personanpassad uppföljning. Överväg att erbjuda samtal vid allvarlig sjukdom eftersom tillståndet har en allvarlig prognos (se Bilaga F - Palliativ vård vid hjärtsvikt). Samtliga kriterier ska vara uppfyllda och patienten ska ha högsta tolerabla doser av läkemedel vid hjärtsvikt för att patientens hjärtsvikt ska definieras som avancerad:
- Uttalade och persisterade symptom NYHA klass III eller IV.
- Uttalad hjärtdysfunktion med minst ett av nedanstående tecken:
- LVEF < 30%
- isolerad högerkammarsvikt
- icke åtgärdbara uttalade klaffel
- icke åtgärdbara medfödda hjärtfel
- persisterade förhöjt NTproBNP eller BNP och uttalad diastolisk dysfunktion.
- Återkommande inläggningar på vårdinrättning (mer än 1 under de senaste 12 månaderna) med försämring som kräver intravenös diuretika eller inotropa läkemedel eller ger maligna arytmier.
- Uttalat sänkt funktionsnivå på grund av hjärtsvikt mätt med till exempel 6 minuters gångtest (<300m) eller ett syreupptag lägre än pVO2 <12 mL/kg/min eller under 50% av förväntat värde.
Patienter i NYHA klass II kan, efter individuellt ställningstagande, också bli aktuella för tätare uppföljning om någon eller några av nedanstående kriterier är uppfyllda:
- Återkommande inläggningar på vårdinrättning (mer än 1 årligen under de senaste 12 månaderna) med försämring som kräver intravenös diuretika eller inotropa läkemedel eller ger maligna arytmier.
- Intoleranta mot behandling.
- LVEF <20%.
- Försämrad högerkammarfunktion.
- Försämrad njurfunktion.
- Försämrad leverfunktion.
- Ventrikulära arytmier/ICD-tillslag.
- Ökat behov av diuretika på grund av vätskeretention.
- Systoliskt blodtryck lägre än 90 mmHg eller tecken till hypoperfusion.
Förekomst
200 000 till 300 000 svenskar har hjärtsvikt och dödligheten är hög, i synnerhet inom det första året efter diagnosen. Varje år insjuknar upp emot 40 000 personer i Sverige med en nyupptäckt hjärtsvikt och vårdförloppet är tillämpligt för majoriteten av dem.
Diagnoskriterier
Ekokardiografi (ultraljudsundersökning av hjärtat) är en central del i diagnostiseringen av hjärtsvikt. Genom undersökningen går det bland annat att mäta den andel av blodet i den fulla vänsterkammaren som kammaren tömmer med ett slag (mått på systolisk hjärtfunktion).
Den andelen utgör normalt mellan hälften och två tredjedelar av kammarens volym, och kallas vänster kammares ejektionsfraktion (Left Ventricular Ejection Fraction, LVEF).
Ett vanligt sätt att indela hjärtsvikt är att utgå från LVEF, där indelningen är av betydelse för vilken behandling som är aktuell. Denna indelning består av tre grupper:
- HFrEF (Heart Failure with reduced Ejection Fraction) – Hjärtsvikt med nedsatt ejektionsfraktion
- HFmrEF (Heart Failure with mid range Ejection Fraction) – Hjärtsvikt med lätt nedsatt ejektionsfraktion
- HFpEF (Heart Failure with preserved Ejection Fraction) – Hjärtsvikt med bevarad ejektionsfraktion (2).
HFrEF
Gruppen HFrEF utgörs av dem med en nedsatt LVEF ≤ 40 procent, tidigare kallad systolisk hjärtsvikt (2)(17).
HFpEF
Gruppen HFpEF utgörs av dem med en bevarad eller väsentligen bevarad LVEF på 50 procent eller mer där problemet främst tros vara en nedsatt förmåga att ta emot blod på grund av stelhet i vänsterkammarens vägg, tidigare kallad diastolisk hjärtsvikt.
Denna stelhet visar sig indirekt som ovanligt stora förmak och ett avvikande rörelsemönster i vänsterkammarens vägg. Vid HFpEF ska hjärtsviktsdiagnos ställas med andra objektiva patologiska ekokardiografiska kriterier (17).
HFmrEF
Mellan HFrEF och HFpEF finns en gråzonsgrupp, HFmrEF, med en lätt nedsatt LVEF på 41–49 procent. Här finns patofysiologiska likheter med såväl HFrEF som HFpEF (2).
Diagnossättning
Vid diagnossättning av hjärtsvikt skall de specifika koderna för HFrEF (I50.1A), HFmrEF (I50.1B) och HFpEF (I50.1C) företrädesvis användas. Då behandlingen i regel inte ska trappas ned om ejektionsfraktionen förbättras är huvudregeln att den lägst uppmätta ejektionsfraktionen skall användas som riktmärke. Dvs, har man en gång fått diagnos HFrEF skall denna diagnoskod fortsättningsvis användas vid uppföljning även om ejektionsfraktionen normaliseras.
Ingång och utgång
Ingång i vårdförloppet
Ingång till vårdförloppet ska ske vid välgrundad misstanke om hjärtsvikt eller där man utan tidigare misstanke konstaterat hjärtsviktsdiagnos. Flera av nedanstående symtom och kliniska fynd hos en patient, mer sällan endast ett, kan ge misstanke om hjärtsvikt:
- andfåddhet
- trötthet
- sänkt fysisk kapacitet
- ödem
- svårigheter att sova i planläge på grund av andfåddhet (ortopné)
- buksvullnad och svullna vener på halsen (halsvenstas)
- patologiskt EKG (EKG bör alltid tas vid misstanke om hjärtsvikt).
Ta blodprov för analys av NTproBNP om misstanke om hjärtsvikt består efter kroppsundersökning och anamnes.
Välgrundad misstanke om hjärtsvikt föreligger om:
- NTproBNP> 2000 ng/L: Ekokardiografi bör göras inom 14 dagar.
- NTproBNP 400–2000 ng/L: Ekokardiografi bör göras inom 30 dagar.
- NTproBNP 125 upp till 400 ng/L med en hög klinisk misstanke om hjärtsvikt som baseras på en sammanvägd bedömning av den kliniska bilden och riskfaktorer för hjärtsvikt: Ekokardiografi bör göras inom 30 dagar (18)(19)(20).
För nivåer på NTproBNP mellan 125–400 ng/L är specificiteten för hjärtsvikt tämligen låg och grundregeln är därför att dessa nivåer på NTproBNP inte ska starta vårdförloppet om inte en hög misstanke finns.
I nedanstående fall är sannolikheten för hjärtsvikt mycket låg:
- NTproBNP-värden under 125 ng/L utan akut debuterande symtom
- NTproBNP-värden under 300 ng/L med akut debuterade symtom
Vårdförloppet startas då inte och ingen ekokardiografi beställs på hjärtsviktsmisstanke.
NTproBNP kan vara förhöjt av andra skäl än hjärtsvikt, till exempel vid snabbt förmaksflimmer, uttalad obstruktiv lungsjukdom eller annan svår sjukdom. I dessa fall ska patienten inte inkluderas rutinmässigt i vårdförloppet vid ovanstående nivåer, utan ett särskilt övervägande behöver ske utifrån helhetssituationen.
Ingång i vårdförloppet ska inte heller ske om behandlande läkares bedömning eller patientens prioriteringar talar för att patienten inte kommer att få någon nytta av diagnos eller behandling. Detta ska i så fall vara transparent och dokumenterat.
Utgång ur vårdförloppet
Utgång ur påbörjat vårdförlopp kan ske på något av följande sätt:
- Ekokardiografin ger inga hållpunkter för hjärtsvikt.
- Ekokardiografin visar en huvuddiagnos som gör den normala behandlingen vid vänsterkammarsvikt olämplig eller i vissa fall till och med riskabel, till exempel signifikanta klaffel eller renodlad högerkammarsvikt. Dessa patienter ska också behandlas snabbt och adekvat, men behandlingarna skiljer sig så pass mycket att de inte lämpar sig för att ingå i vårdförloppet.
- Patienten anses av andra anledningar inte ha nytta av vårdförloppets åtgärder.
Flödesschema för vårdförloppet
Flödesschemat (Figur 1) är en grafisk översikt av de åtgärder som ingår i vårdförloppet. Beskrivning i text finns i åtgärdsbeskrivningen.
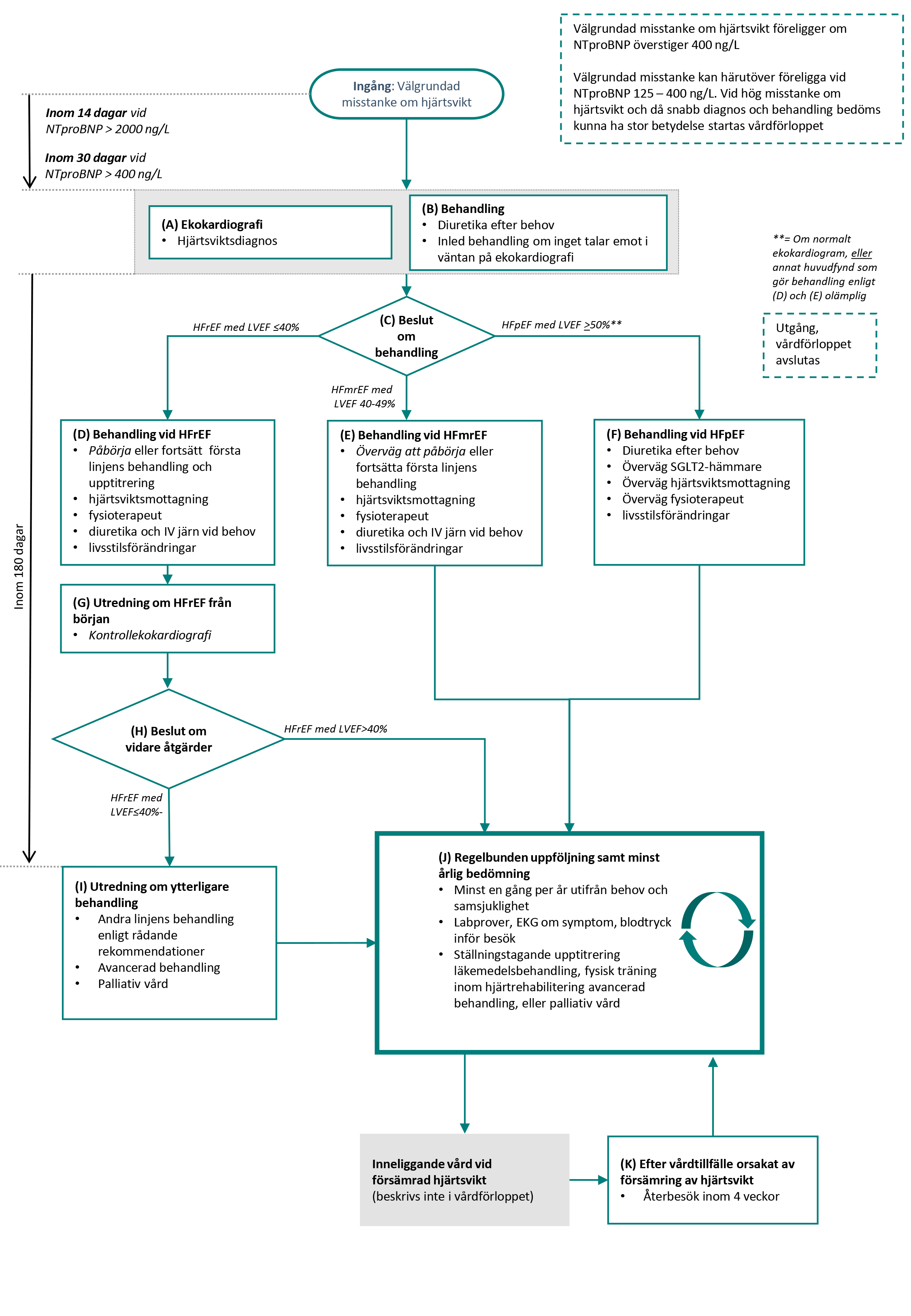
Vårdförloppets åtgärder
Patientmedverkan och kommunikation
Personcentrering och dokumenterad överenskommelse (patientkontrakt)
Personcentrering är beaktat i ovan beskrivna åtgärder. Utöver detta är följande viktigt att lyfta fram:
- Den hjärtsviktsmottagning som patienten är kopplad till är central för patientens individuella vårdplan. Mottagningen arbetar med personen i centrum, samordnar vården och hänvisar till rätt vårdinstans.
- Det multiprofessionella teamet (läkare, hjärtsviktssköterska och fysioterapeut och vid behov ytterligare professioner) utgör, tillsammans med patienten, grunden för vården, men andra enheter kommer in när situationen så kräver.
Medverkan vid utredning och behandling
Patienten är den som lever med de fysiska och psykologiska effekterna av såväl tillståndet som den ofta krävande behandlingen.
Patienten håller reda på och använder läkemedel, gör olika levnadsval avseende hälsosamma levnadsvanor, utför egenkontroller och tar hand om försämringar på egen hand eller kontaktar vården om så behövs samt deltar i planerade kontroller. Socialstyrelsens riktlinjer för prevention och behandling vid ohälsosamma levnadsvanor
Hjälp kan behövas från närstående och omsorgspersonal. För patienter i arbetsför ålder är det viktigt att stärka deras resurser och behov av stöd för att bibehålla arbetsförmågan trots sjukdom. Mer information finns i Nationellt kunskapsstöd för generisk rehabilitering. Rehabilitering och delar av försäkringsmedicinskt arbete - generisk modell för klinisk verksamhet.
Försäkringsmedicinska bedömningar ska göras i enlighet med de övergripande principerna i Socialstyrelsens försäkringsmedicinska beslutsstöd, och där det finns även de diagnosspecifika rekommendationerna. Hjärtsvikt, Försäkringsmedicinskt beslutsstöd, Socialstyrelsen
Stöd och information för patient och närstående
Information och stöd utformat utifrån patientens och närståendes önskemål och behov är en väsentlig del för att vården ska kunna vara framgångsrik. Generell information finns bland annat i utbildningsprogrammet om hjärtsvikt Heart failure matters som utvecklats av vårdpersonal och patienter inom European Society of Cardiology, Praktisk information - Heart failure matters. Dessutom finns information på 1177, Hjärtsvikt 1177.
Utmaningar och mål
Patientens utmaningar
Utifrån patienters och närståendes erfarenheter har följande övergripande utmaningar identifierats:
- Brister i personcentrerad vård och bristande stöd till att medverka i sin egen vård. Många saknar vårdplan, patientutbildning och vårdkontrakt.
- Okunskap om hjärtsvikt och rädsla gör att patienten väntar med att söka vård.
- Fördröjd och ibland felaktig utredning kan leda till fördröjd eller felaktig behandling.
- Väntetider för ekokardiografi är långa och kan medföra försämring av hjärtsvikten och oro.
- Brister i följsamhet till riktlinjer avseende behandling.
Nulägesbeskrivning av patienters erfarenheter
Figur 2 är en grafisk presentation av i nuläget vanligt förekommande erfarenheter av hälso- och sjukvården hos personer med hjärtsvikt.
- Kolumn ett beskriver känslor och erfarenheter som patienterna berättar att de vanligtvis är med om.
- Kolumn två beskriver aktiviteter och åtgärder som patienten gör.
- Kolumn tre anger kort aktiviteter och åtgärder som hälso- och sjukvården gör.
- Kolumn fyra redovisar, utifrån patienternas perspektiv, de huvudsakliga utmaningar som patienterna berättar om. Vårdförloppet är utformat för att adressera dessa utmaningar, vilka även avspeglas mål och indikatorer.
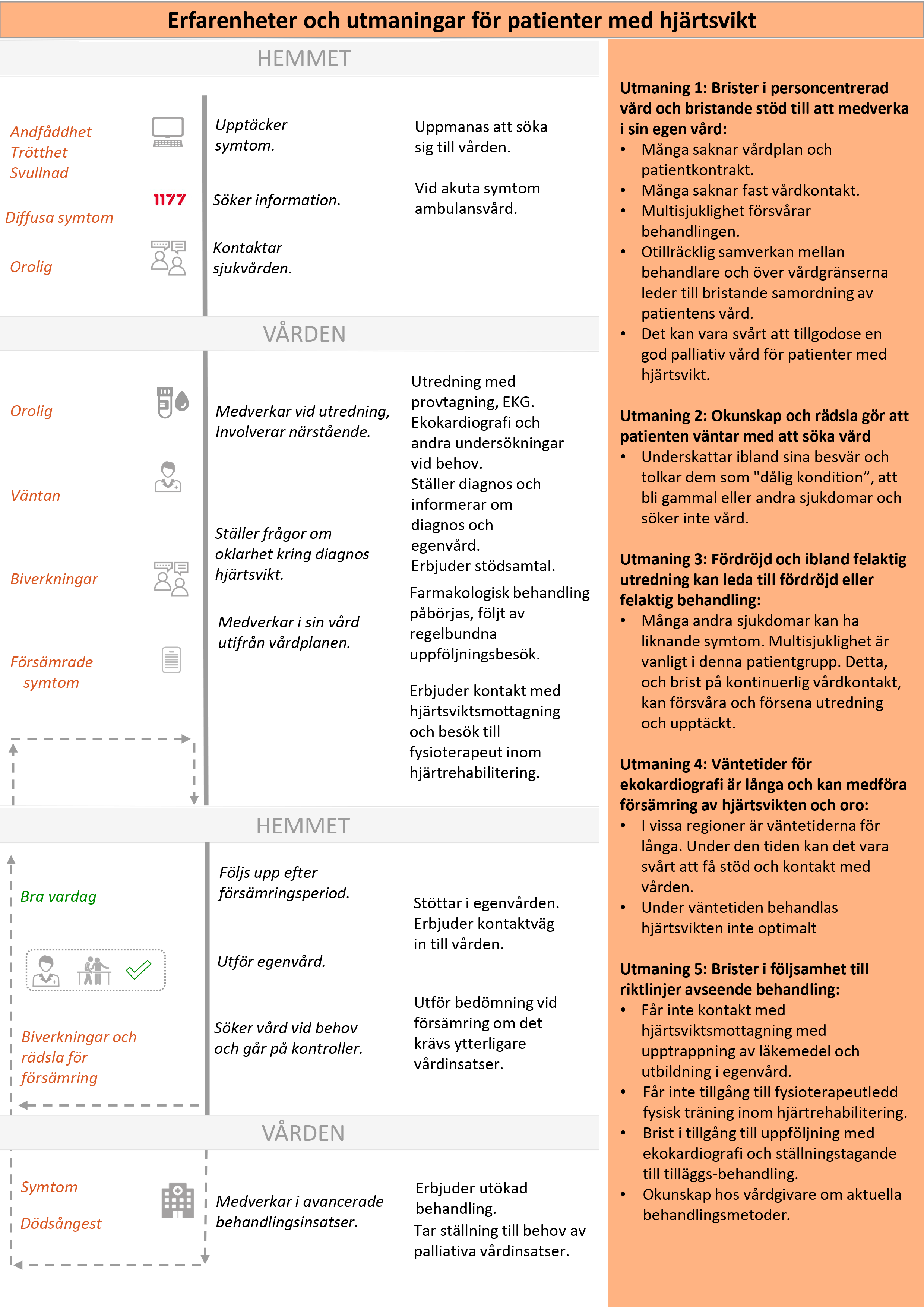
Vårdförloppets mål
Övergripande mål med vårdförloppet är att:
- förbättra livskvalitet, fysisk kapacitet och överlevnad hos patienter med hjärtsvikt
- minska behovet av sjukhusinläggningar hos patienter med hjärtsvikt
- öka jämlikheten, effektiviteten och kvaliteten i vården.
Målen ska uppnås genom att:
- Tiden till första ekokardiografiundersökning kortas.
- Tiden till optimal behandling kortas.
- Andelen patienter som behandlas vid hjärtsviktsmottagningar ökar, och den behandlingen inkluderar en planering för när och hur patienten ska följas upp och av vilken vårdgivare.
- Andelen patienter som får ett individuellt besök hos fysioterapeut i enlighet med vårdförloppet ökar.
- Andelen patienter som erhåller adekvat behandling ökar.
- Andelen patienter som får en strukturerad uppföljning med aktivt ställningstagande till behandling ökar.
- Fler patienter får en individuellt optimerad behandling efter vårdtillfälle orsakat av försämring i sin hjärtsvikt.
Kvalitetsuppföljning
Indikatorer för uppföljning
Vårdförloppets indikatorer presenteras här och i bilagan Uppföljning av vårdförlopp hjärtsvikt finns mer information om uppföljning av vårdförloppet och dess indikatorer.
Läs mer om uppföljning av vårdförlopp under rubriken Generellt om personcentrerade och sammanhållna vårdförlopp.
Resultatmått
- Andel patienter med nydebuterad hjärtsvikt som avlidit inom ett år från hjärtsviktsdiagnos.
- Andel patienter med nydebuterad hjärtsvikt som haft en oplanerad inskrivning i slutenvård med huvuddiagnos hjärtsvikt inom ett år från hjärtsviktsdiagnos.
Processmått
- Andel patienter med misstänkt hjärtsvikt där en remiss för ekokardiografi besvarats inom 30 dagar.
- Andel patienter med nydebuterad HFrEF-hjärtsvikt med minst ett uppföljningsbesök på hjärtsviktsmottagning inom 30 dagar från diagnos.
- Andel patienter med nydebuterad HFrEF-hjärtsvikt som fått förskrivet recept på ACE-hämmande eller ARB-läkemedel inom 120 dagar från diagnos.
- Andel patienter med nydebuterad HFrEF-hjärtsvikt som fått förskrivet recept på betablockerare inom 120 dagar från diagnos.
- Andel patienter med nydebuterad HFrEF-hjärtsvikt som fått förskrivet recept på MRA inom 120 dagar från diagnos.
- Andel patienter med nydebuterad HFrEF-hjärtsvikt som fått förskrivet recept på SGLT2-hämmare inom 120 dagar från diagnos.
- Andel patienter med hjärtsvikt med LVEF <50 % (HFrEF, och HFmrEF) som genomfört ett individuellt besök till fysioterapeut inom specialiserad hjärtrehabilitering inom 90 dagar för bedömning med pre-exercise screening, inkluderat test av fysisk kapacitet och förskrivning av individuellt anpassat träningsprogram inom hjärtrehabilitering.
- Andel patienter med nydebuterad HFrEF-hjärtsvikt och uppföljande ekokardiografiundersökning inom 180 dagar från diagnos.
- Andel patienter med nydebuterad HFrEF-hjärtsvikt som fått förskrivet recept på ARNI-läkemedel inom 180 dagar från diagnos.
- Andel patienter som haft vårdtillfälle med huvuddiagnos hjärtsvikt och som fått återbesök (inklusive distanskontakt) inom 30 dagar från utskrivningen.
- Andel patienter med hjärtsviktsdiagnos som haft uppföljningsbesök med klinisk kontroll och genomgång av hjärtsviktsbehandling under senaste året.
- Andel patienter med hjärtsviktsdiagnos som avlidit och där man någon gång dokumenterat "Samtal vid allvarlig sjukdom".
- Andel patienter med hjärtsviktsdiagnos som har fenotypskoderna I50.1A, B eller C.
Bilaga Uppföljning av vårdförlopp hjärtsvikt Bearbetning efter redgranskning.pdf
Kvalitetsregister
Kvalitetsregistret RiksSvikt, Nationellt hjärtsviktsregister kan vara relevant att registrera i under någon del av vårdförloppet (se även åtgärdsbeskrivningen) oavsett om det används för uppföljning av vårdförloppets indikatorer eller inte.
Sammanfattning av vårdförloppet
Hjärtsvikt är ett allvarligt och vanligt tillstånd som medför stora negativa konsekvenser för patienten. Besvär som trötthet, andfåddhet och sänkt fysisk kapacitet försvårar för många patienter att utföra vanliga aktiviteter i sitt dagliga liv.
Tillståndet är behandlingsbart men underbehandling är vanligt. 200 000 till 300 000 svenskar har hjärtsvikt och dödligheten är hög, i synnerhet inom det första året efter diagnosen.
Vårdförloppet börjar vid välgrundad misstanke om hjärtsvikt och omfattar både den inledande perioden med upptrappning och utvärdering av behandling samt hur man därefter skall följa upp patienter med hjärtsvikt. Detta innebär minst årliga uppföljningar och uppföljning efter vårdtillfälle för försämrad hjärtsvikt samt övergång till palliativ vård så länge patienten anses ha behov av åtgärder inom vårdförloppet. Fokus ligger på de åtgärder som har starkast rekommendationsgrad och där skillnaderna i landet är störst.
Den övergripande målsättningen med vårdförloppet är att förbättra överlevnad, fysisk kapacitet och livskvalitet hos personer med hjärtsvikt. Syftet är även att öka jämlikheten, effektiviteten och kvaliteten i vården samt minska behovet av sjukhusinläggningar.
Generellt om personcentrerade och sammanhållna vårdförlopp
Om vårdförlopp
Personcentrerade och sammanhållna vårdförlopp syftar till att uppnå ökad jämlikhet, effektivitet och kvalitet i hälso- och sjukvården samt att skapa en mer välorganiserad och helhetsorienterad process för patienten.
Vårdförloppen utgår från tillförlitliga och aktuella kunskapsstöd och tas gemensamt fram av olika professioner inom regionernas nationella system för kunskapsstyrning.
I vårdförloppet beskrivs kortfattat vad som ska göras, i vilken ordning och när. Det beskriver en personcentrerad och sammanhållen vårdprocess som omfattar en hel eller en del av en vårdkedja. Åtgärderna kan individanpassas och inkluderar hur individens hälsa kan främjas.
Vårdförloppen avser minska oönskad variation och extra fokus riktas till det som inte fungerar i nuläget ur ett patientperspektiv. Det personcentrerade förhållnings- och arbetssättet konkretiseras genom patientkontrakt som tillämpas i vårdförloppen.
Den primära målgruppen för kunskapsstödet är hälso- och sjukvårdspersonal som ska få stöd i samband med vårdmötet. Avsnitten som rör utmaningar, mål och uppföljning av vårdförloppet är främst avsedda att användas tillsammans med beskrivningen av vårdförloppet vid införande, verksamhetsutveckling och uppföljning. De riktar sig därmed till en bredare målgrupp.
Om personcentrering
Ett personcentrerat förhållnings- och arbetssätt konkretiseras genom patientkontrakt, som är en gemensam överenskommelse mellan vården och patienten om fortsatt vård och behandling.
Patientkontraktet utgår från patientens och närståendes behov, resurser och erfarenheter av hälso- och sjukvård och innebär att en eller flera fasta vårdkontakter utses samt att det framgår vad vården tar ansvar för och vad patienten kan göra själv.
Patientkontrakt kan göras vid flera tillfällen, relaterat till patientens hälsotillstånd.
Mer information finns på SKR:s webbsida om patientkontrakt.
Om kvalitetsuppföljning
Vårdförloppen innehåller indikatorer för att följa upp i vilken grad patienten har fått vård enligt vårdförloppet. Befintliga källor används i den mån det går, men målsättningen är att strukturerad vårdinformation ska utgöra grunden för kvalitetsuppföljningen. Kvalitetsuppföljningen ska så stor utsträckning som möjligt baseras på information som är relevant för vården av patienten.
Vårdförloppets mål och åtgärder följs upp genom resultat- och processmått, vilket skapar förutsättningar för ett kontinuerligt förbättringsarbete.
För detaljerad information om hur indikatorerna beräknas, hänvisas till webbplatsen Kvalitetsindikatorkatalog där kompletta specifikationer publiceras i takt med att de är genomarbetade. Där beskrivs och motiveras också de valda indikatorerna.
Indikatorerna redovisas på Vården i siffror vartefter data finns tillgängligt. Data redovisas könsuppdelat och totalt, och för både region- och enhetsnivå när det är möjligt och relevant.
Relaterad information
Kompletterande underlag
Konsekvensbeskrivning
Bilagor
Bilaga A Organisation av vård för patienter med hjärtsvikt (1).pdf
Bilaga B Exempel på handläggning i storstadsregion.pdf
Bilaga C Exempel på handläggning i en medelstor eller liten region.pdf
Bilaga D Exempel på handläggning i region med stor geografisk spridning.pdf
Bilaga E Digitalisering vid omhändertagande av hjärtsvikt.pdf
(1) McDonagh, TA et al. (2021). 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure: Developed by the Task Force for the diagnosis and treatment of acute and chronic heart failure of the European Society of Cardiology (ESC) With the special contribution of the Heart Failure Association (HFA) of the ESC. Eur Heart J 42(36): 3599-3726
(2)
McDonagh TA, Metra M, Adamo M, Gardner RS, Baumbach A, Bohm M, et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2021;42(36):3599-726
(3)
Savarese G, Lund LH, Dahlstrom U, Stromberg A. Nurse-Led Heart Failure Clinics Are Associated With Reduced Mortality but Not Heart Failure Hospitalization. J Am Heart Assoc. 2019;8(10):e011737
(4)
Stromberg A, Martensson J, Fridlund B, Levin LA, Karlsson JE, Dahlstrom U. Nurse-led heart failure clinics improve survival and self-care behaviour in patients with heart failure: results from a prospective, randomised trial. Eur Heart J. 2003;24(11):1014-23
(5)
Gandhi S, Mosleh W, Sharma UC, Demers C, Farkouh ME, Schwalm JD. Multidisciplinary Heart Failure Clinics Are Associated With Lower Heart Failure Hospitalization and Mortality: Systematic Review and Meta-analysis. Can J Cardiol. 2017;33(10):1237-44
(6)
Jaarsma T, Stromberg A. Heart failure clinics are still useful (more than ever?). Can J Cardiol. 2014;30(3):272-5
(7)
Liljeroos M, Stromberg A. Introducing nurse-led heart failure clinics in Swedish primary care settings. Eur J Heart Fail. 2019;21(1):103-9
(8)
Matan D, Lofstrom U, Corovic Cabrera C, Eriksson B, Ekstrom M, Hage C, et al. Reorganization of heart failure management and improved outcome - the 4D HF Project. Scand Cardiovasc J. 2021;55(1):1-8
(9)
Mandic S, Tymchak W, Kim D, Daub B, Quinney HA, Taylor D, et al. Effects of aerobic or aerobic and resistance training on cardiorespiratory and skeletal muscle function in heart failure: a randomized controlled pilot trial. Clin Rehabil. 2009;23(3):207-16
(10)
Leggio M, Fusco A, Loreti C, Limongelli G, Bendini MG, Mazza A, et al. Effects of exercise training in heart failure with preserved ejection fraction: an updated systematic literature review. Heart Fail Rev. 2020;25(5):703-11
(11)
Pelliccia A, Sharma S, Gati S, Back M, Borjesson M, Caselli S, et al. 2020 ESC Guidelines on Sports Cardiology and Exercise in Patients with Cardiovascular Disease. Rev Esp Cardiol (Engl Ed). 2021;74(6):545
(12)
Long L, Mordi IR, Bridges C, Sagar VA, Davies EJ, Coats AJ, et al. Exercise-based cardiac rehabilitation for adults with heart failure. Cochrane Database Syst Rev. 2019;1(1):CD003331
(13)
Ambrosetti M, Abreu A, Corra U, Davos CH, Hansen D, Frederix I, et al. Secondary prevention through comprehensive cardiovascular rehabilitation: From knowledge to implementation. 2020 update. A position paper from the Secondary Prevention and Rehabilitation Section of the European Association of Preventive Cardiology. Eur J Prev Cardiol. 2021;28(5):460-95
(14)
Abreu A, Frederix I, Dendale P, Janssen A, Doherty P, Piepoli MF, et al. Standardization and quality improvement of secondary prevention through cardiovascular rehabilitation programmes in Europe: The avenue towards EAPC accreditation programme: A position statement of the Secondary Prevention and Rehabilitation Section of the European Association of Preventive Cardiology (EAPC). Eur J Prev Cardiol. 2021;28(5):496-509
(15)
Balady GJ, Williams MA, Ades PA, Bittner V, Comoss P, Foody JA, et al. Core components of cardiac rehabilitation/secondary prevention programs: 2007 update: a scientific statement from the American Heart Association Exercise, Cardiac Rehabilitation, and Prevention Committee, the Council on Clinical Cardiology; the Councils on Cardiovascular Nursing, Epidemiology and Prevention, and Nutrition, Physical Activity, and Metabolism; and the American Association of Cardiovascular and Pulmonary Rehabilitation. J Cardiopulm Rehabil Prev. 2007;27(3):121-9
(16)
Socialstyrelsen. Nationella riktlinjer för hjärtsjukvård – Stöd för styrning och ledning [Internet]. www.socialstyrelsen.se, juni 2018; 2018. Hämtad frånNationella riktlinjer för hjärtsjukvård - Stöd för styrning och ledning (socialstyrelsen.se)
(17)
Pieske B, Tschope C, de Boer RA, Fraser AG, Anker SD, Donal E, et al. How to diagnose heart failure with preserved ejection fraction: the HFA-PEFF diagnostic algorithm: a consensus recommendation from the Heart Failure Association (HFA) of the European Society of Cardiology (ESC). Eur Heart J. 2019;40(40):3297-317
(18)
Maisel A, Mueller C, Adams K, Jr., Anker SD, Aspromonte N, Cleland JG, et al. State of the art: using natriuretic peptide levels in clinical practice. Eur J Heart Fail. 2008;10(9):824-39
(19)
Monahan M, Barton P, Taylor CJ, Roalfe AK, Hobbs FDR, investigators R, et al. MICE or NICE? An economic evaluation of clinical decision rules in the diagnosis of heart failure in primary care. Int J Cardiol. 2017;241:255-61
(20)
Zheng A, Cowan E, Mach L, Adam RD, Guha K, Cowburn PJ, et al. Characteristics and outcomes of patients with suspected heart failure referred in line with National Institute for Health and Care Excellence guidance. Heart. 2020;106(20):1579-85

