Sepsis
Sepsis
Omfattning av kunskapsstödet
Vårdförloppet inleds hos vuxna patienter på akutmottagningen med hög triagenivå, det vill säga RETTS Röd, NEWS2 minst 7 poäng eller motsvarande nivå med annat triagesystem, i kombination med infektionsmisstanke. Vårdförloppet avslutas vid avskriven misstanke om sepsis eller vid utskrivning. En fullständig beskrivning av kriterier för omfattningen finns under rubriken Ingång och utgång.
Patienter med sepsis som inte uppfyller kriterierna för ingång i vårdförloppet kan ändå vara allvarligt sjuka, de får i stället vård enligt lokal rutin. Patienter som insjuknar i sepsis under pågående vårdtillfälle omfattas inte heller av vårdförloppet.
Vårdnivå och samverkan
Patienter med sepsis förekommer i alla delar av vården, men vårdas i regel på sjukhus där det finns förutsättningar för övervakning och avancerad behandling. En god samverkan mellan alla vårdnivåer är därför viktig. De flesta patienter insjuknar utanför sjukhus, men diagnostik sker ofta på akutmottagning eller inom slutenvården. Både primärvård, ambulanssjukvård och andra aktörer i den tidiga vårdkedjan behöver därför vara uppmärksamma på tecken på sepsis och agera snabbt.
Relaterade kunskapsstöd
Kliniskt kunskapsstöd, 1177 för vårdpersonal:
ABCDE, initialt omhändertagande
Periorbital nekrotiserande fasciit
Om hälsotillståndet
Definition
Sepsis är ett tillstånd där sviktande organfunktion uppstår på grund av en rubbad systemisk reaktion på en infektion (1)(2).
Septisk chock är ett tillstånd där patienten utöver sepsis också har uttalad cirkulatorisk påverkan, vilket visar sig genom lågt blodtryck i kombination med förhöjd laktatnivå trots vätsketillförsel (1).
Förekomst
I Sverige har sepsis en årlig incidens på minst 500 fall per 100 000 invånare (3). Personer i alla åldrar kan utveckla sepsis men små barn, äldre och personer med kroniska sjukdomar har störst risk att insjukna (4).
Världshälsoorganisationen (WHO) har utnämnt sepsis till en så kallad ”Global Health Priority” (5), baserat på sepsis höga incidens och samtidigt höga mortalitet samt morbiditet.
Sepsis är en av de vanligaste orsakerna till att patienter vårdas på sjukhus. Det är även en av de vanligaste orsakerna till att patienter dör på sjukhus i Sverige. Sjukhusmortaliteten för sepsis har rapporterats vara omkring 15-17 % i Sverige (3).
Riskfaktorer
Hög ålder, ålder under ett år, kronisk sjukdom, bruten hudbarriär och nyligen genomgången kirurgi eller trauma är exempel på riskfaktorer för att utveckla sepsis (4).
Diagnoskriterier
I sepsisdiagnosen fastställs organdysfunktion genom en infektionsorsakad ökning av Sequential organ failure assessment (SOFA) score med minst 2 poäng (1) (2).
SOFA används inte rutinmässigt på akutmottagningar, och därför använder vårdförloppet i stället höga poäng med akutmottagningarnas befintliga triage-instrument som surrogatmarkör för organdysfunktion. Som kriterium för organdysfunktion i vårdförloppet används därmed röd färg enligt triagesystemen RETTS (6), minst 7 poäng enligt NEWS2 (7) eller motsvarande nivå med annat triagesystem.
Sjukdomsförlopp
Sepsis börjar som en akut infektionssjukdom med symtom som till exempel feber, akut påkommen allmänpåverkan, hosta, hudrodnad, akut påkomna besvär från urinvägar eller mag-tarmkanalen. Därefter tillkommer ofta tecken på sviktande organfunktion med till exempel andfåddhet, förvirring och matthet. Observera att feber kan saknas och att äldre och personer med samsjuklighet kan ha ospecifika symtom, vilket försvårar identifiering av sepsis.
Sjukdomsförloppet kan gå fort och behandling behöver ofta inledas skyndsamt. Eftersom tiden till behandling påverkar utfallet för patienten, är det angeläget att ha rutinmässiga screeningmetoder för sepsis inom akutsjukvården så att patienter med sepsis tidigt kan få adekvat behandling och övervakning (8). Sepsisbehandlingen syftar till att kontrollera infektionen med antimikrobiell behandling och ibland med kirurgi, samt att stödja organens funktioner (8).
För patienter med septisk chock finns evidens för att snabba åtgärder (inom 1 timme) har betydelse för överlevnaden (9) (10). Även för svårt sjuka patienter utan septisk chock kan snabba åtgärder ha betydelse för utfallet (11). Strukturerad tidig identifiering med kopplade åtgärder, genom sepsislarm eller sepsisprotokoll, har visat sig ha positiva effekter på utfallet vid sepsis (12) (13) (14) (15).
För en jämlik vård med bra kvalitet behövs en tydlig struktur för det initiala omhändertagandet av de svårast sjuka patienterna med misstänkt sepsis.
Efter sjukhusvård för sepsis upplever många patienter långvarig trötthet eller försämrad funktionsnivå (5) (16). Strukturerade åtgärder behövs för förbättring av den här delen av sepsisvården (17).
Ingång och utgång
Ingång i vårdförloppet
Ingång i vårdförloppet sker hos vuxen patient på akutmottagning med hög triagenivå – RETTS röd, NEWS2 minst 7 poäng eller motsvarande nivå med annat triageringssystem – i kombination med misstänkt infektion. Detta tillstånd benämns ”Sepsis enligt larmkriterier”.
Infektionsmisstanke fastställs genom:
- klinisk anamnes och status med fokus på bland annat:
- feber
- akut påkommen allmänpåverkan
- hosta
- hudrodnad
- akut påkomna besvär från urinvägar eller mag-och tarmkanalen
- smärta
- påverkan på vakenhetsgrad
- samtal om sjukdomshistoria och symtom med patient, närstående eller vårdpersonal från stödboende.
Finns misstanke om sepsis, men triagekriterierna för ingång i vårdförloppet på akutmottagningen inte uppfylls fortsätter patienten att vårdas enligt lokal rutin. Om den kliniska bilden förändras kan kriterierna för sepsis enligt larmkriterier uppfyllas och patienten inkluderas i vårdförloppet.
En patient kan ha sepsis enligt internationella kriterier (Sepsis-3) utan att ha sepsis enligt larmkriterier. En relativt stor andel av patienterna med sepsis på akutmottagning uppfyller inte triagekriterierna för ingång i vårdförloppet (18).
Utgång ur vårdförloppet
Utgång ur påbörjat vårdförlopp kan ske på något av följande sätt:
- vid medicinsk bedömning efter aktiverat sepsislarm kvarstår inte misstanke om sepsis
- patienten skrivs ut efter bedömning om sepsis har förekommit eller inte.
Flödesschema för vårdförloppet
Flödesschemat är en grafisk översikt av de åtgärder som ingår i vårdförloppet. Beskrivning i text finns i åtgärdsbeskrivningen.
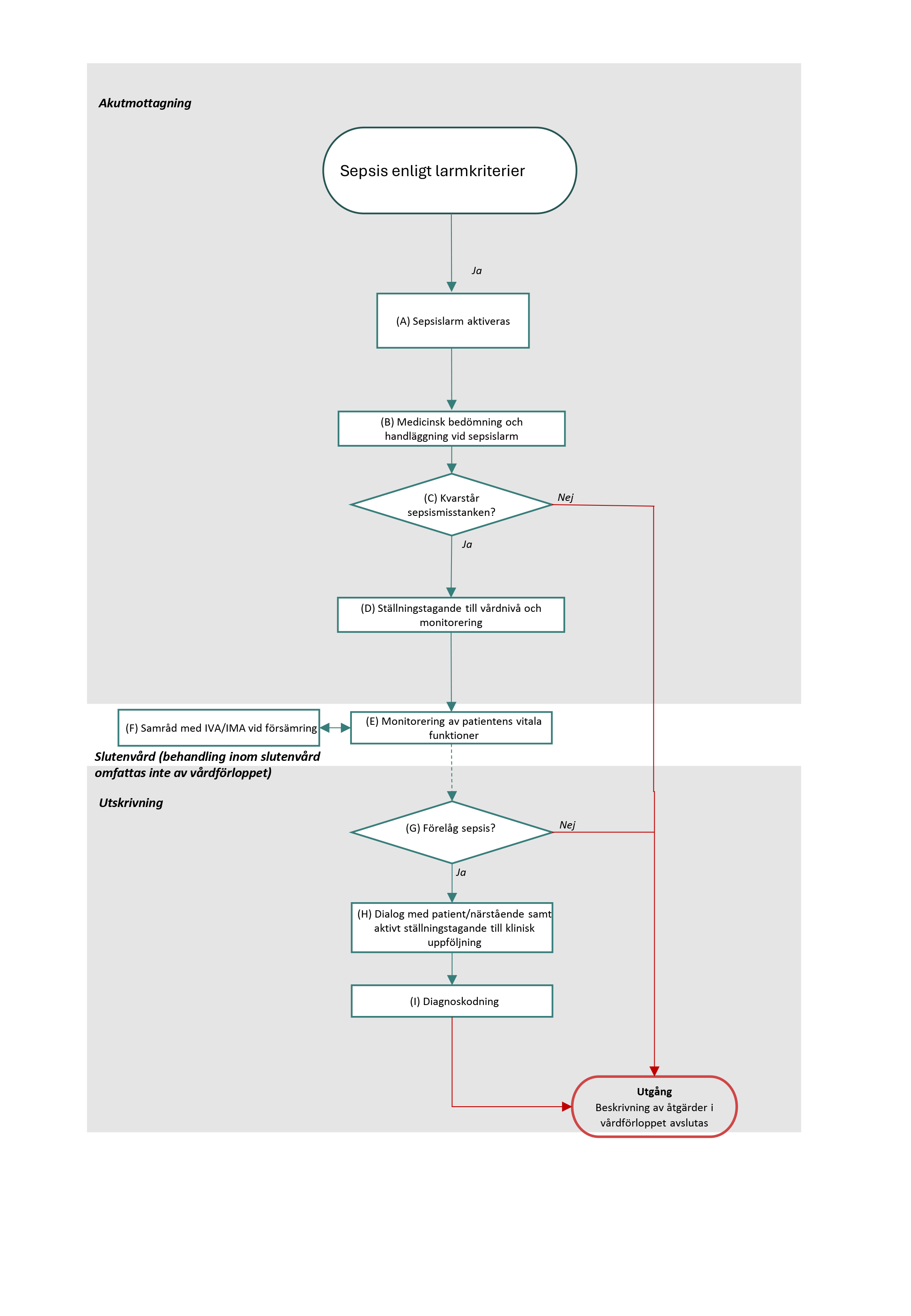
Vårdförloppets åtgärder
Här beskrivs de åtgärder som ingår i vårdförloppet.
Patientmedverkan och kommunikation
Personcentrering och dokumenterad överenskommelse
I de beskrivna åtgärderna har det tagits hänsyn till personcentrering. Utöver detta finns det ytterligare aspekter som är viktiga att lyfta fram.
På akutmottagning är flertalet patienter med sepsis mycket sjuka och kan ha svårt att medverka i diskussioner om sin vård. I det skedet prioriteras behandlingen enligt rutin och utan dröjsmål. En dialog med patient och närstående initieras så snart det är möjligt.
Något som är viktigt att diskutera med patienten och närstående är ställningstagande till att avstå från livsuppehållande vård, där patientens egen inställning har stor betydelse. Det är också viktigt att patient och närstående fortlöpande informeras om och får tillräckligt med stöd för att förstå vilka åtgärder som utförs och varför.
En viktig del av personcentrerad vård är att patienten har möjlighet att beskriva sina upplevelser av vården. Personcentreringen stärks genom att vårdpersonalen inför utskrivning, tillsammans med patienten och vid behov närstående, diskuterar, planerar och kommer överens om den fortsatta vården. Det innefattar även när kontakt med vården sker och vem som kan kontaktas vid nya varningstecken på sepsis. På så sätt uppfylls viktiga delar av den dokumenterade överenskommelsen.
I samband med utskrivning är det viktigt att patienten och närstående får information om de punkter i åtgärd (I) som anges i åtgärdsbeskrivningen samt om uppföljningens struktur och mål. Det är viktigt att patient och närstående får stöd att förstå informationen utifrån de egna förmågorna.
Stöd och information för patient och närstående
Utmaningar och mål
Patientens utmaningar
Utifrån patienters och närståendes erfarenheter har följande övergripande utmaningar identifierats:
- bristande kunskap
- patienter med sepsis identifieras inte alltid tillräckligt snabbt
- variation i övervakning av patienters vitala parametrar
- bristande personcentrering och information i samband med utskrivning.
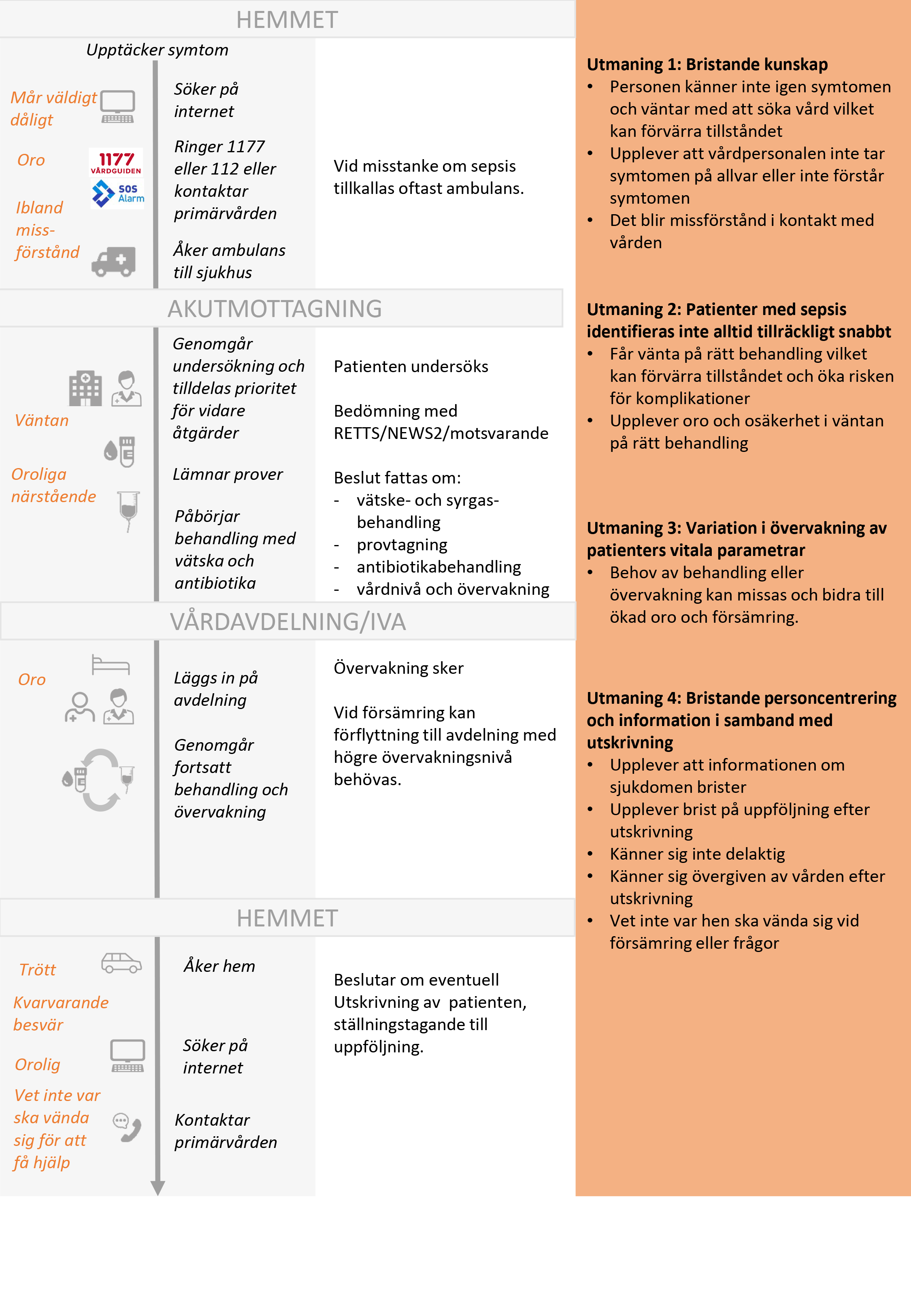
Nulägesbeskrivning av patienters erfarenheter
Nulägesbeskrivningen är en grafisk presentation av i nuläget vanligt förekommande erfarenheter av hälso- och sjukvården hos personer med sepsis:
- Kolumn ett beskriver känslor och erfarenheter som patienterna berättar att de vanligtvis är med om.
- Kolumn två beskriver aktiviteter och åtgärder som patienten gör.
- Kolumn tre anger kort aktiviteter och åtgärder som hälso- och sjukvården gör.
- Kolumn fyra redovisar, utifrån patienternas perspektiv, de huvudsakliga utmaningar som patienterna berättar om. Vårdförloppet är utformat för att adressera dessa utmaningar, vilka även avspeglas mål och indikatorer.
Vårdförloppets mål
Målen med vårdförloppet är att en större andel patienter med misstänkt sepsis ska:
- upptäckas tidigt och få adekvat undersökning, behandling och monitorering
- få en korrekt sepsisdiagnos
- få adekvat information och uppföljning
- få en jämlik och god vård.
Med hjälp av en förbättrad handläggning av tillståndet kan sannolikt morbiditeten och eventuellt mortaliteten i patientgruppen minska.
Kvalitetsuppföljning
Indikatorer för uppföljning
Indikatorerna i detta avsnitt visar vilka indikatorer som avses följas i vårdförloppet. I uppföljningsbilagan finns mer information om uppföljning av detta vårdförlopp och dess indikatorer.
Mer information om uppföljning av vårdförlopp finns under rubriken Generellt om personcentrerade och sammanhållna vårdförlopp.
Resultatmått
För att utvärdera vårdens resultat används följande mått:
- Andel patienter med sepsis enligt larmkriterier som lever 30 dagar efter ankomst till akutmottagningen.
- Andel patienter med sepsis enligt larmkriterier som lever 90 dagar efter ankomst till akutmottagningen.
- Antal slutenvårdsfria dagar inom 90 dagar efter inskrivning vid sjukhus vid sepsis enligt larmkriterier.
Processmått
För att utvärdera vårdprocessen används följande mått:
- Andel patienter med sepsislarm aktiverat bland patienter med sepsis enligt larmkriterier.
- Andel patienter med sepsis enligt larmkriterier med blododling tagen före påbörjad antibiotikabehandling.
- Andel patienter med sepsis enligt larmkriterier med laktat taget inom 1 timme från ankomst till akutmottagningen.
- Andel patienter med sepsis enligt larmkriterier med antibiotikabehandling påbörjad inom 1 timme från ankomst till akutmottagningen.
- Andel patienter med sepsis enligt larmkriterier där infektionsläkare var involverad på akutmottagningen.
- Andel patienter med sepsis enligt larmkriterier som har ICD-10-kod R65.1 eller R57.2 satt som tilläggskod.
- Andel patienter med sepsis enligt larmkriterier som har beslut om att avstå från livsuppehållande åtgärder fattat inom 36 timmar från ankomst till akutmottagningen.
- Andel patienter med sepsis enligt larmkriterier som skrevs in på intensivvårdsavdelning inom 36 timmar från ankomst till akutmottagningen.
- Andel patienter med sepsis enligt larmkriterier som har påbörjad vasopressorbehandling inom 36 timmar från ankomst till akutmottagningen.
Kvalitetsregister
Rapportera gärna i följande kvalitetsregister (mer information finns även i åtgärdsbeskrivningen) oavsett om de används för uppföljning av vårdförloppets indikatorer eller inte:
- Nationella Kvalitetsregistret för Infektionssjukdomar
- Svenska akutsjukvårdsregistret (SVAR).
Sammanfattning av vårdförloppet
Nationellt vårdförlopp Sepsis är framtaget i syfte att förbättra och likrikta vården för patienter med sepsis. Vårdförloppet omfattar vuxna patienter som söker vård på akutmottagning och uppvisar höga triagepoäng (RETTS röd, NEWS2 ≥7 eller motsvarande), i kombination med infektionsmisstanke.
Sepsislarm aktiveras för de patienter som uppfyller kriterierna. Sepsislarmet utlöser ett snabbt och strukturerat omhändertagande med övervakning och stöd av vitala funktioner samt diagnostik av infektionen där anamnes och status, provtagning samt eventuell bilddiagnostik ingår. Även behandling med ställningstagande till antibiotika enligt nationella riktlinjer och eventuell terapeutisk intervention mot infektionsfokus ingår, i samråd med infektionsjour. Vid behov involveras även jourläkare vid intermediär- eller intensivvård. Därtill inrättas en individuell plan för den fortsatta vården med vårdnivå och monitorering. Under vårdtiden genomförs normalt strukturerad monitorering av vitala funktioner, och åtgärder vidtas vid klinisk försämring, inklusive samråd med jourläkare vid intensiv- eller intermediärvård vid behov.
Vårdförloppet avslutas vid utskrivning, då patient och närstående får strukturerad information om sepsis, förväntade efterförlopp och varningstecken. Ett aktivt ställningstagande till fortsatt klinisk uppföljning görs och dokumenteras i journalen. Diagnossättning sker enligt internationella kriterier – vid en infektion som orsakat en SOFA-ökning på minst 2 poäng sätts tilläggsdiagnosen R65.1 (sepsis) eller R57.2 (septisk chock).
För att möjliggöra systematisk övervakning och vidareutveckling av vården används särskilt definierade resultat- och processmått, såsom 90-dagarsöverlevnad, tid till antibiotikabehandling, andel med aktiverat sepsislarm samt korrekt diagnossättning.
Förhoppningen är att vårdförloppet och det tillhörande övervakningssystemet bidrar till en mer effektiv och jämlik sepsisvård samt förbättrade möjligheter att utveckla vården i Sverige.
Generellt om personcentrerade och sammanhållna vårdförlopp
Om vårdförlopp
Personcentrerade och sammanhållna vårdförlopp syftar till att uppnå ökad jämlikhet, effektivitet och kvalitet i hälso- och sjukvården samt att skapa en mer välorganiserad och helhetsorienterad process för patienten.
Vårdförloppen utgår från tillförlitliga och aktuella kunskapsstöd och tas gemensamt fram av olika professioner inom regionernas nationella system för kunskapsstyrning.
I vårdförloppet beskrivs kortfattat vad som görs, i vilken ordning och när. Det beskriver en personcentrerad och sammanhållen vårdprocess som omfattar en hel eller en del av en vårdkedja. Åtgärderna kan individanpassas och inkluderar hur individens hälsa kan främjas.
Vårdförloppen avser minska oönskad variation och extra fokus riktas till det som inte fungerar i nuläget ur ett patientperspektiv. Det personcentrerade förhållnings- och arbetssättet konkretiseras genom att dokumenterad överenskommelse tillämpas i vårdförloppen.
Den primära målgruppen för kunskapsstödet är hälso- och sjukvårdspersonal som får stöd i samband med vårdmötet. Avsnitten som rör utmaningar, mål och uppföljning av vårdförloppet är främst avsedda att användas tillsammans med beskrivningen av vårdförloppet vid införande, verksamhetsutveckling och uppföljning. De riktar sig därmed till en bredare målgrupp.
Om personcentrering
Ett personcentrerat förhållnings- och arbetssätt konkretiseras genom dokumenterad överenskommelse, som är en gemensam överenskommelse mellan vården och patienten om fortsatt vård och behandling.
Den dokumenterade överenskommelsen utgår från patientens och närståendes behov, resurser och erfarenheter av hälso- och sjukvård och innebär att en eller flera fasta vårdkontakter utses samt att det framgår vad vården tar ansvar för och vad patienten kan göra själv.
Den dokumenterade överenskommelsen kan göras vid flera tillfällen, relaterat till patientens hälsotillstånd. Mer information finns på SKR:s webbsida om dokumenterad överenskommelse.
Om kvalitetsuppföljning
Vårdförloppen innehåller indikatorer för att följa upp i vilken grad patienten har fått vård enligt vårdförloppet. Befintliga källor används i den mån det går, men målsättningen är att strukturerad vårdinformation utgör grunden för kvalitetsuppföljningen. Kvalitetsuppföljningen baseras i så stor utsträckning som möjligt på information som är relevant för vården av patienten.
Vårdförloppets mål och åtgärder följs upp genom resultat- och processmått, vilket skapar förutsättningar för ett kontinuerligt förbättringsarbete.
För detaljerad information om hur indikatorerna beräknas, hänvisas till webbplatsen Kvalitetsindikatorkatalog där kompletta specifikationer publiceras i takt med att de är genomarbetade. Där beskrivs och motiveras också de valda indikatorerna.
Indikatorerna redovisas på Vården i siffror vartefter data finns tillgängligt. Data redovisas könsuppdelat och totalt, och för både region- och enhetsnivå när det är möjligt och relevant.
Relaterad information
Internationella riktlinjer och konsensusdokument för sepsis:
Nationella vårdprogram/konsensusdokument:
Sepsis och septisk chock - Vårdprogram från SILF, Svenska infektionsläkarföreningen
Tecken på allvarlig infektion hos vuxna, Strama programråd 2018 (pdf)
Vårdprogram Sepsis och Septisk chock, Svenska infektionsläkarföreningen, 2022 (pdf)
Nu gäller Sepsis-3 för definitioner och diagnostiska kriterier – Läkartidningen 2018
Regionala vårdprogram:
Regionalt vårdprogram 2018 - Tidig identifiering och behandling av sepsis, Region Stockholm (pdf)
Kompletterande underlag
(1) Singer M, Deutschman CS, Seymour CW, Shankar-Hari M, Annane D, Bauer M, et al. The Third International Consensus Definitions for Sepsis and Septic Shock (Sepsis-3). JAMA 2016; 315(8):801-10
(2) Brink M, Cronqvist J, Fagerberg A, Kurland L, Lindgren P, Lipcsey M, et al. Nu gäller Sepsis-3 for definitioner och diagnostiska kriterier - De nya internationella begreppen ska användas i svensk sjukvard - bland annat ska >>SIRS<< och >>svar sepsis<< skrotas. Läkartidningen 2018; 115
(3) Mellhammar L, Wollter E, Dahlberg J, Donovan B, Olséen CJ, Wiking PO, et al. Estimating Sepsis Incidence Using Administrative Data and Clinical Medical Record Review. JAMA Netw Open 2023; 6(8):e2331168
(4) Cecconi M, Evans L, Levy M, Rhodes A. Sepsis and septic shock. Lancet. 2018; 392(10141):75- 87
(5) Reinhart K, Daniels R, Kissoon N, Machado FR, Schachter RD, Finfer S. Recognizing Sepsis as a Global Health Priority - A WHO Resolution. N Engl J Med 2017; 377(5):414-7
(6) Mellhammar L, Linder A, Tverring J, et al. Scores for sepsis detection and risk stratification - construction of a novelscore using a statistical approach and validation of RETTS. PLoS One. 2020;15(2):e0229210. doi:10.1371/journal.pone.0229210
(7) Löf (Regionernas ömsesidiga försäkringsbolag). National Early Warning Score 2: Löf (Regionernas ömsesidiga försäkringsbolag); 2018. Citerat 18 november 2025. Tillgängligt på: https://lof.se/filer/NEWS2-broschyr.pdf
(8) Evans L, Rhodes A, Alhazzani W, et al. Surviving sepsis cam-paign: international guidelines for management of sepsis andseptic shock: 2021. Crit Care Med. 2021;49(11):e1063–e1143
(9) Seymour CW, Gesten F, Prescott HC, Friedrich ME, Iwashyna TJ, Phillips GS, et al. Time to Treatment and Mortality during Mandated Emergency Care for Sepsis. N Engl J Med 2017; 376(23):2235-44
(10) Liu VX, Fielding-Singh V, Greene JD, Baker JM, Iwashyna TJ, Bhattacharya J, et al. The Timing of Early Antibiotics and Hospital Mortality in Sepsis. Am J Respir Crit Care Med 2017; 196(7):856-63
(11) Andersson M, Ostholm-Balkhed A, Fredrikson M, Holmbom M, Hallgren A, Berg S, et al. Delay of appropriate antibiotic treatment is associated with high mortality in patients with community-onset sepsis in a Swedish setting. Eur J Clin Microbiol Infect Dis 2019; 38(7):1223-34
(12) Rosenqvist M, Bengtsson-Toni M, Tham J, Lanbeck P, Melander O, Åkesson P. Improved outcomes after regional implementation of Sepsis Alert: a novel triage model. Crit Care Med 2020; 48(4):484-90
(13) Levy MM, Gesten FC, Phillips GS, Terry KM, Seymour CW, Prescott HC, et al. Mortality Changes Associated with Mandated Public Reporting for Sepsis. The Results of the New York State Initiative. Am J Respir Crit Care Med 2018; 198(11):1406-12
(14) Viale P, Tedeschi S, Scudeller L, Attard L, Badia L, Bartoletti M, et al. Infectious Diseases Team for the Early Management of Severe Sepsis and Septic Shock in the Emergency Department. Clin Infect Dis 2017; 65(8):1253-9
(15) Kim HJ, Ko RE, Lim SY, Park S, Suh GY, Lee YJ. Sepsis Alert Systems, Mortality, and Adherence in Emergency Departments: A Systematic Review and Meta-Analysis. JAMA Netw Open 2024; 7(7):e2422823
(16) Iwashyna TJ, Ely EW, Smith DM, Langa KM. Long-term cognitive impairment and functional disability among survivors of severe sepsis. JAMA 2010; 304(16):1787-94
(17) Prescott HC, Angus DC. Enhancing Recovery From Sepsis: A Review. JAMA 2018; 319(1):62-75
(18) van der Werff SD, Valik JK, Parke Å, Sunden-Cullberg J, Naucler P, Strålin K. Overlap between national sepsis care pathway and Sepsis-3 in patients admitted via the emergency department. 34th European Congress of Clinical Microbiology and Infectious Diseases; 2024 April 27–30; Barcelona, Spain
(19) Svenska infektionsläkarföreningen. Vårdprogrammet för sepsis och septisk chock 2018. Citerat 18 november 2025. Tillgängligt på: Sepsis och septisk chock - Vårdprogram från SILF - Infektion.net
(20) Madaline T, Wadskier Montagne F, Eisenberg R, Mowrey W, Kaur J, Malik M, et al. Early Infectious Disease Consultation Is Associated With Lower Mortality in Patients With Severe Sepsis or Septic Shock Who Complete the 3-Hour Sepsis Treatment Bundle. Open Forum Infect Dis 2019; 6(10):ofz408
(21) Socialstyrelsen. Om kodningen av sepsis enligt Sepsis-3 2018. Citerat 18 november 2025. Tillgängligt på: https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/dokument-webb/klassifikationer-och-koder/icd10se-definitioner-och-diagnostiska-kriterier-sepsis-och-septisk-chock-sepsis3-2018.pdf

